Не секрет, что боль в пояснице появлялась хотя бы один разу 90% всех взрослых людей старше 35 лет. Болевой симптом – это защитная реакция организма, указывающая на развитие заболеваний внутренних органов или позвоночника.
Раньше нестерпимая боль в пояснице считалась только проявлением радикулита. Поэтому при острой боли в нижней части спины сразу же отправляли к неврологу. Но в дальнейшем врачи доказали, что радикулит является причиной болевых симптомов всего в 8% всех случаев. Поэтому важно провести грамотную диагностику и правильный курс лечения.

Интересный факт: В России боли в спине и пояснице причиняют страдания 40-80% работающих людей. В связи с этим 50% больных уходит из-за этого на больничный.
Важно понимать, что дикая боль в пояснице может указывать на остеохондроз, люмбаго, сдавливание позвонками нервных корешков, стресс, а также на болезни внутренних органов, находящихся в поясничной области.
В статье подробно расскажем обо всех причинах боли в поясницы, симптомах, что делать при приступе, чем лечить (таблетки, уколы, мази), фото + видео. Обещаю, будет интересно.
Механизм развития боли в пояснице
В просторечье ужасную боль в пояснице называют прострелом. В некоторых случаях болевое ощущение настолько сильное, что человек невольно принимает вынужденную позу, а любое движение может вызвать острую боль.
Невыносимая боль в пояснице может продолжать 2-3 минуты, так и несколько дней. Потом может стать легче, а затем болевой синдром может появиться снова. Запомните, острую боль терпеть нельзя – это может привести к развитию хронического болевого синдрома, который очень плохо лечится!
Болевой симптом может быть самым разным: острый, ноющий, давящий, ломящий, может отдавать в ноги. Появляться приступ может также по-разному: утром, ночью, без всяких причин. Всё зависит от факторов и причин, вызывающих это состояние.

Только своевременное лечение предотвратит развитие опасных осложнений.
Что именно может болеть в пояснице? Внутренние органы или ткани в брюшной области, сам кожный покров в поясничной области из-за воспалительных патологий, связки и мышцы, защемлённые нервы. Существует довольно много причин, отвечающих на вопрос: Сильно болит поясница, что это может быть?
Виды боли в пояснице
Специалисты классифицируют симптомы боли в спине в области поясницы следующим образом:
- Местные. Локальная боль в пояснице постоянная, при смене позы интенсивность меняется, а при движении усиливается. Пациент может точно указать на место болевого синдрома. Часто при местной боли снижается подвижность в позвоночнике и нижних конечностях;
- Отражённые. Этот тип болевого ощущения появляется из-за повреждений таких внутренних органов, которые соединены одним нервом с поясничным отделом. Боль идёт как будто изнутри к поверхности поясницы. Сила болевого синдрома не меняется при смене позы и пальпации (ощупывании) тканей;
- Иррадиирующие. Это так называемая проекционная боль в поясничной области, которая связана с нервными окончаниями. Происходит сдавливание, воспаление или защемление нервных корешков. Затем передаётся нервный болевой импульс в головной мозг. Боль отдаёт в ногу по ходу движения седалищного нерва. Характер боли – пульсирующий, усиливается при движении и нагрузкой на позвоночный столб;
- Корешковые. Это прострел в пояснице, который появляется резко. В дальнейшем острый болевой симптом становится ноющим. При движении телом и нижними конечностями появляется стреляющая боль. Во многих случаях болевой импульс отдаёт в ноги ниже коленей;
- Спазматические. Возникает из-за спазмов мышц спины в результате инфекционной болезни или переохлаждения.
К какому врачу идти?
Любопытно, что 25% людей обращаются к специалисту при боли в спине в области поясницы. К какому врачу надо обращаться в первую очередь, чтобы не тратить время и деньги впустую?
- Терапевт. Этот врач знает симптомы многих болезней. К нему следует обратиться, если больной не имеет никакого понятия, почему у него начала резко болеть поясница. На основе жалоб пациентов и осмотра он даёт направление на анализы и отправляет больного к более узким специалистам.
- Невропатолог (невролог). Это второй по значимости специалист, к которому записываются больные. Определяет много болезней позвоночника (остеохондроз, миозит, межпозвоночная грыжа).
Невролог и вертебролог могут выявить все болезни позвоночника - Травматолог. К нему обращаются при травмах поясницы, причём неважно, сколько лет назад она произошла.
- Вертебролог. Занимается диагностикой и лечением практически всех заболеваний позвоночника.
- Ортопед. Диагностирует кифоз, лордоз, сколиоз, болезнь Шейермана-Мау.
- Уролог. Занимается болезнями мочевыделительной системы, почек.
- Нефролог. Направляют при подозрении на пиелонефрит.
- Ревматолог. Диагностирует и лечит болезнь Бехтерева.
Когда нужно обратиться к врачу?
При появлении нижеперечисленных симптомов требуется срочно обратиться к специалисту:
- Сильный болевой синдром в поясницы, который не проходит в течение 2-3 суток.

При непрекращающейся боли в течение нескольких дней надо срочно обратиться к специалисту - Наличие травмы позвоночного хребта.
- Если боль отдаёт из грудной клетки в поясничную область. Дополнительные симптомы: тошнота, рвота, повышенная потливость, одышка, тахикардия и головокружение.
- При перемещении болевого синдрома из поясницы в шею, грудную клетку и брюшную полость.
- Ломота в суставах рук, ног и позвоночника.
- Слабость и онемение в нижних конечностях, ягодицах, паховой области.
Диагностика боли в пояснице
Для правильной диагностики заболевания очень важно знать, как давно появился болевой синдром. Если поясница болит в течение 1-12 недель, то такую боль называют острой, а если больше 3 месяцев – то хронической.
Немаловажное значение имеет локализация боли, её характер (острая, тупая, ноющая), куда она отдаёт (ногу, ягодицу, живот, грудь), в какие моменты возникает болевой симптом (при движении, во время сна, в покое).
Если пациент с болью в пояснице не имеет тревожных симптомов и признаков (о них будет написано ниже), то дополнительную диагностику можно не проводить, а лечение может назначить даже терапевт без анализов и рентгеновских снимков.
При наличии дополнительных симптомов могут быть назначены следующие диагностические мероприятия:
- Анализ крови. Необходим для выявления повышения СОЭ (скорость оседания эритроцитов). Это может указывать на воспалительный процесс или инфекционное заболевание.
- Анализ мочи. Назначают при подозрении на заболевание почек. Если анализ показал изменение, то назначают УЗИ почек.
- Электромиография. Необходима для изучения проводимости нервных окончаний. Такой метод диагностики назначают при подозрении на радикулопатию, перед проведением операции и из-за неясной причины боли.
- Рентгенография. Самый доступный метод диагностики, который выявляет нарушение структур позвоночного столба, воспаление в суставах, примерное место сдавливания нервов, переломы, высоту между позвонками.
- Компьютерная томография (КТ). Более детальный метод диагностики, чем рентген. Позволяет рассмотреть все костные изменения.
- Магнитно-резонансная томография (МРТ). Самый точный способ диагностики, позволяет увидеть даже состояние мягких тканей, нервных корешков, сосудов и мышц. Стоит он дороже, чем рентген и КТ.
- Денситометрия. Метод направлен на определение плотности костной ткани. Направляют при подозрении на остеопороз.
- Сцинтиграфия и миелография. Это исследование с введением контрастного вещества в болезненную область. Позволяет выявить опухоли и межпозвоночную грыжу.
- УЗИ. Назначают для исследования состояния мышечной ткани и состояния внутренних органов.
Важные симптомы и признаки
Если боль в пояснице не связана с остеохондрозом и перенапряжением мышц, то врач обязательно должен выявить дополнительные признаки, которые могут указать на причину болевого синдрома.
Важные симптомы (тревожные знаки), на которые надо обязательно обратить внимание:
- Быстрое снижение массы тела. Это может указывать на наличие опухоли.
- Повышенная температура тела.
- Боль в спине и пояснице усиливается во время сна и в спокойном состоянии. На это обращают внимание ревматологи, поскольку это указывать на начальную стадию болезни Бехтерева.
- Значительные изменения в анализах крови и мочи.
- Наличие остеопороза, либо приём препаратов, вымывающих кальций из костей.
- Возраст менее 20 лет (особенно у лиц мужского пола) и более 50 лет.
- Наличие травмы, независимо от срока давности.

Травма спины может напомнить о себе даже через несколько лет - Онемение ног, нарушение мочеиспускания и работы органов малого таза.
- Отсутствие положительного результата при консервативном лечении в течение 1 месяца.
Внешние причины боли в пояснице
Физиологические причины и внешние факторы, которые могут спровоцировать боль в пояснице:
- долгое нахождение в сидячей и стоячей позе;
- малоподвижный образ жизни;
- сильный стресс и нервное перенапряжение;
- резкая физическая нагрузка на позвоночник;
- беременность;
- повышенная масса тела;
- растяжение мышц поясницы;

Растяжение мышц — самая популярная причина болевых ощущений в спине - наследственная предрасположенность к заболеваниям позвоночника;
- любые травмы спины, в том числе и микротравмы.
Какие болезни — причины боли в пояснице?
Что болит, если болит поясница? Врачи считают мышечное перенапряжение одно из самых частых болей в пояснице. При резких движениях туловищем происходит разрыв волокон в мышцах, что провоцирует появление болевого синдрома.
Если боль в области поясницы не вызвана явными внешними факторами, то это может означать наличие какого-либо заболевания. Перечислим известные заболевания и симптомы этих проявлений, чтобы вы смогли примерно узнать причину боли в спине в области поясницы.
Опухоль
Эта патология обнаруживается редко, у 1% больных. Дополнительные признаки: быстрое снижение веса без видимых причин, боль в покое и в ночное время, изменение осанки, проблемы с мочевыделительной системой. Болевые симптомы не снимаются обезболивающими препаратами.
Инфекционные заболевания
При таких болезнях увеличивается температура тела, ухудшается работы мочевыделительной, половой и дыхательной системы. Если болит спина в области поясницы из-за инфекции, то это вызывает ноющие боли, ощущаются неприятные ощущения в грудной области и животе.
Одно из распространённых инфекционных заболеваний – это туберкулёз и бруцеллёз позвоночника, а также дизентерия. При этих болезнях появляется боль в костях, сильная утомляемость, ограничение подвижности в позвоночнике и головная боль.
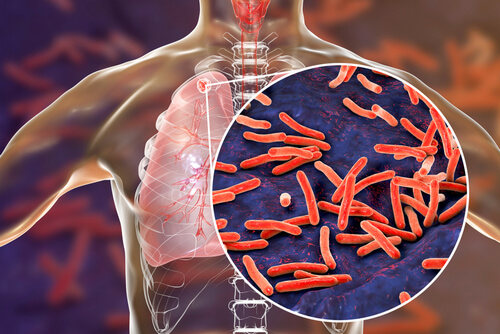
Инфекции нередко приводят к остеомиелиту позвоночника – это гнойное поражение позвонков. При остеомиелите появляется безумная хроническая боль, температура тела повышается до 40°C, понижается артериальное давление и увеличивается сердцебиение. Болевые ощущения появляются преимущественно ночью.
Синдром конского хвоста
Это защемление большого количества нервных окончаний в крестцовой области. Боль отдаёт в ягодицы и ноги (по задней поверхности). Если заболевание запущенное, то пропадает чувствительность в нижних конечностях, больной не может полностью разгибать ноги.
Компрессионный перелом позвоночника
Именно этот тип перелома часто появляется после сильных травм или у пожилых людей с диагнозом остеохондроз.
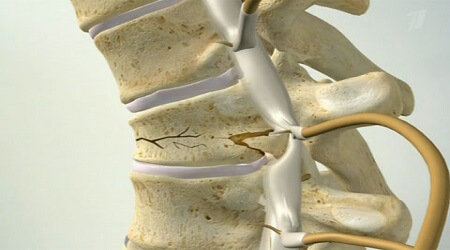
Такой перелом часто вызывает постоянные боли в спине и пояснице в сидячем и стоячем положении. Когда человек принимает горизонтальное положение, болевой симптом полностью проходит. Дополнительно больной может ощущать снижение чувствительности в паховой области и ногах.
Острая абдоминальная аневризма
Как правило, это заболевание никак себя не выдаёт, кроме одного симптома – колющей боли в пояснице во время сна и в покое. Это заболевания могут выявить при наличии заболеваний сосудов, у людей старше 70 лет.
Протрузия и грыжа межпозвоночного диска
Это заболевание является следствием остеохондроза или возрастных изменений. У пациента появляются сковывающие боли в спине и пояснице, онемение ног, слабостью в мышцах, невозможно полностью разогнуть спину. Больной подволакивает ногу, а также не может долгое время находиться в сидячей позе.
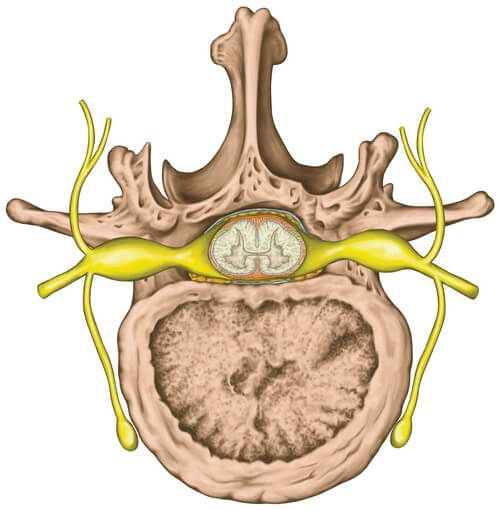
Часто при поясничной протрузии и грыже боль в пояснице отдаёт в ногу по внутренней стороне бедра, вплоть до кончиков пальцев.
Болезни почек
Во многих случаях заболевания почек могут появиться из-за переохлаждения, перенесения простудной болезни, либо при диете. Запомните, что нарушения работы почек можно легко перепутать с сорванной поясницей. Поэтому изучите характерные признаки почечных болезней:
- болевые ощущения не связаны с физической активностью;
- температура тела выше 37,5°C;
- при лёгких постукиваниях сзади поясницы внутри тела ощущается сильная боль;
- нарушается мочеиспускание;
- моча мутнеет.
Важно помнить, что при почечных болезнях нельзя применять согревающие компрессы, иначе можно значительно усилить воспалительный процесс.
Самые распространённые патологии почек:
Пиелонефрит. Это воспаление лоханки и почечной ткани. Боль бывает ноющей, тупой, появляется приступами. Дополнительно появляется тошнота, рвота, ухудшение аппетита, интоксикация организма. Пиелонефрит часто появляется у женщин.

Почечная колика. В этом случае боль отдаёт в поясницу, бок, паховую зону и бедро ноги. При остром приступе человек замирает в вынужденной позе. После окончания приступа появляется тянущая боль в области поясницы. Частая причина этого состояния -почечнокаменная болезнь.
Почечная недостаточность. Это неспособность выработки почками мочи в организме. Приступ появляется резко. При этом ужасно болит спина в районе поясницы, состояние больного резко ухудшается.
Опущение почки. Этим заболеванием часто болеют женщины из-за резкого уменьшения веса после беременности, после подъёма тяжестей или травм спины. Боль усиливается при поворотах телом и наклонах, поднятии тяжёлых предметов. Происходит нарушение мочеиспускания.
Подагра. А вот этой болезнью чаще всего страдают мужчины. Подагра развивается медленно, провоцируя сильные болевые ощущения в пояснице с дополнительными симптомами почечного заболевания.
Почечнокаменная болезнь. Очень часто ею болеют мужчины. Болевые ощущения появляются при движении камней в почках. Болевое ощущение локализуется с одной стороны. Поясница болит в одном месте. Но в некоторых случаях поясница может болеть без точного места локализации.
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Примечательный симптом заболевания – это опоясывающая боль, которая берёт своё начало под рёбрами с левой стороны. Затем очень сильный болевой симптом охватывает спину и живот тугим кольцом. Дополнительные признаки панкреатита: рвота, появление налёта на языке и проблемы с очищением кишечника. В некоторых случаях боль может локализоваться в зоне пупка, выше поясницы.
Чтобы облегчить состояние при панкреатите необходимо лечь в позу эмбриона, либо на четвереньки.
Приведём главные отличия симптомов панкреатита от аппендицита:
- при панкреатите боль сильная, а при аппендиците – слабая и тянущая;
- рвота при панкреатите повторяется много раз, а при аппендиците – единожды.
Остеохондроз
Это очень распространённое заболевание позвоночника, при котором происходит разрушение хрящевой ткани и позвонков. При этом происходит защемление нервных корешков, вызывая болевые ощущения в позвоночном столбе.
Как выявить остеохондроз по следующим признакам:
- монотонный ноющий болевой симптом в пояснице, который может отдавать в ноги;
- боль в пояснице при движении, смене позы и физической нагрузке;
- время от времени могут появляться прострелы (люмбаго) – острая и резкая боль в пояснице;
- после долгого нахождения в одной позе человеку тяжело её менять;
- ощущение бегания мурашек и снижение чувствительности кожных покровов в конечностях;
- болевые синдромы в крестце и пояснице усиливаются при кашле, чихании, наклонах и поворотах туловищем;
- при вставании появляется внезапная обездвиженность в пояснице из-за спазмов в мышцах;
- постоянно мёрзнут ноги.

При поясничном остеохондрозе повышенной температуры не наблюдается.
Что делать если болит поясница при остеохондрозе? Лягте на твёрдую поверхность, примите 1-2 таблетки НПВС – Диклофенак, Кеторолак, Ортофен, нанесите мазь или приклейте обезболивающий пластырь. Разогревать больную поясницу не рекомендуется – иначе воспаление может усилиться. Обеспечьте постельный режим в течение 1-2 суток.
Если болевые синдромы повторяются очень часто, то надо срочно обратиться к неврологу.
Хорошая статья в продолжение:
ТОП 15 методов лечения прострела в пояснице: таблетки, мази, уколы
Невралгия
Это такое состояние, при котором воспаляются нервы, находящиеся в пояснице. Проявления неврологических заболеваний очень похожи на остеохондроз – при движении ощущается боль в поясничном отделе позвоночника.
Дополнительные симптомы невралгии:
- Боль ощущается по всему поражённому нерву.
- Болевое ощущение имеет приступообразный характер: они может внезапно появляться и так же исчезать.
- Наблюдается дрожь в мышцах.
- При надавливании на спину болевой синдром появляется с обеих сторон позвоночного столба.
Если невралгическая боль сильная, то пациента лечат в медицинском учреждении при помощи лечебных блокад.
Болезнь Бехтерева
По-другому это заболевание называется анкилозирующий спондилит. Болевой синдром возникает из-за воспалений в суставах позвоночника. Отличительная особенность болезни Бехтерева в том, что боль в спине и пояснице появляются ночью и утром. Чаще всего анкилозирующий спондилит возникает у мужчин.

При развитии заболевания значительно увеличивается нагрузка на мышцы спины, интенсивность боли и ограничение подвижности в пояснице и крестцовой области.
Отличная статья в тему:
ТОП 40+ причин, почему болит спина после сна по утрам
Забрюшинная флегмона
Это процесс накопления гноя в брюшной области, при этом сильно сдавливаются сосуды и нервные окончания. Болевой симптом тянущий и пульсирующий. В начале развития забрюшинной флегмоны человек себя плохо чувствует, у него повышается температура до 38°C.
Со временем давящая боль в пояснице становится сильнее, особенно во время движения, отдаёт в ягодицы, живот и крестец. Больной начинает часто принимать горизонтальное положение для уменьшения этих симптомов.
Миозит
Это воспаление отдельных мышц спины. Поражённые мышцы сильно защемляют нервы и сосуды, находящиеся в мягких тканях. Это приводит к миалгии – боли в мышцах, которая усиливается при надавливании, при резкой смене погоды и движении.
При миозите над больной мышцей появляется уплотнение тканей и покраснение, а также может увеличиваться площадь воспалённых мышц. При хроническом течении заболевания развивается атрофия мышц.
Основные причины миозита – это переохлаждение и вирусные заболевания.
Сколиоз поясничного отдела
Это заболевания обозначает искривление позвоночника. При искривлении позвонков в поясничном отделе защемляются нервные корешки, что приводит к боли в нижней части спины. Причём боль может быть лёгкой, сильной или вовсе отсутствовать. Приобретённый сколиоз развивается в детском возрасте.
Болезнь Шейермана-Мау
По-другому это заболевание называют кифоз. Чаще всего встречается у детей подросткового возраста. При кифозе появляется искривление в грудном отделе позвоночника, что приводит к повышенной нагрузке на мышцы поясницы. Появляется постоянная боль и напряжение в поясничной области при сидении или небольшой нагрузке, человек начинает быстрее уставать.
Если сильно болит поясница, то это указывает на развитии серьёзных процессов в поясничных позвонках.
Поясничный лордоз
Это сильный изгиб позвоночника в поясничном отделе, выпуклостью вперёд, а ягодицы выпячены назад. Появляется тянущая ноющая боль, походка больного начинает меняться, развивается онемение в нижних конечностях.

При гиперлордозе могут защемиться и воспалиться нервные корешки, появляется хромота. Человеку очень сложно ходить. Боль локализуется не только в пояснице, но и в ногах, ягодицах, пахе, внешней стороне бедра.
Обязательно прочитайте хорошую статью:
Боль в пояснице (слева, справа) отдающая в ягодицу и ногу: 20 причин, 10 методов лечения
Острый аппендицит
Болевое ощущение в пояснице при аппендиците появляется при нестандартном положении аппендикса (сзади слепой кишки). Поясница болит из-за некроза тканей отростка и поражения мелких кровеносных сосудов. Дополнительные симптомы обострения аппендицита:
- Температура тела увеличивается до 37-38,5°C.
- Тошнота, однократная рвота.
- У больного полностью отсутствует аппетит.
- В частных случаях появляется диарея и увеличение сердечного ритма.
- Болит в правой части живота.

При остром аппендиците показана срочная госпитализация с проведением хирургической операции, иначе возникнет заражение крови и нарушение работы многих внутренних органов.
Кишечная непроходимость
Главный симптом кишечной непроходимости – это боль в животе и пояснице. Болевой симптом может быть сильным, приступообразным и распирающим.
Дополнительные признаки непроходимости: тошнота, сильная рвота, вздутие живота, задержка стула и метеоризм. При развитии болезни боль полностью проходит из-за отмирания болевых рецепторов.
Поражение мышц и связок
Тянущая боль в пояснице может указывать на растяжение мышц и связок, а также мышечные спазмы. Растяжения часто появляются у лиц, занимающихся спортом. Кроме болевого синдрома у человека может появиться в позвоночном столбе отёчность и скованность.
При сильном ушибе мягких тканей в пояснице может появиться гематома (синяк), которая сдавливает нервные окончания, усиливая болевой синдром.
Спазмы в мышцах часто появляются при переохлаждении поясницы, долгом нахождении в неудобной позе, резких наклонах или перенапряжении спины.
Прочитайте подробнее:
ТОП 10 методов лечения спазма мышц спины: таблетки, уколы, мази
Синдром грушевидной мышцы
Этим синдромом называют воспаление и перенапряжение грушевидной мышцы в ягодице. Мышца воспаляется, становится больше в размерах и зажимает седалищный нерв, который находится рядом.
Ишиас
Воспаление седалищного нерва очень часто вызывает одностороннюю боль в пояснице, иррадиирующую в ногу. Болевое ощущение появляется в поясничном отделе, отдавая в ягодицу и ниже по всему нерву вплоть до стопы ноги.
Характер болей – стреляющий, жгучий, покалывающий. В некоторых случаях в нижних конечностях развивается онемение и жжение, усиливается болевой симптом в стоячем, сидячем положении, а также при ходьбе.
Остеофиты
Это костные наросты на позвонках, появляющиеся в результате поясничного остеохондроза, искривления позвоночника, остеомиелита или компрессионных переломов позвоночника. По мере увеличения остеофитов в пояснично-крестцовом отделе они могут сдавить даже самый крупный седалищный нерв, причиняя очень жуткие боли. Выявить костные наросты можно при помощи рентгена, КТ и МРТ.

Язва двенадцатиперстной кишки и желудка
Эти заболевания желудка проявляются болью в верхней части живота, которая может отдавать в поясницу и левый бок. Также при язвах желудка отмечается появление голодных и ночных болей, тошнота, рвота и изжога. После приёма пищи боль полностью проходит.
Заболевания желудка чаще всего обостряются весной и осенью.
Ожирение 4 степени
Это самая последняя степень жировой массы у любого человека. Чем выше вес, тем больше нагрузки на позвоночник, в особенности на поясничную область.
Спондилёз, спондилолистёз
Это заболевание связано со старением суставов человека. С годами они становятся тоньше, что ведёт к ухудшению подвижности. Развивается воспаление и болевой симптом.

Ревматоидный артрит
Такое хроническое заболевание суставов чаще всего появляется у женщин. Артрит ухудшает состояние связок, мышц, хрящей. Одна из главных причин заболевания – это климакс.
Остеопороз
Этим заболеванием также болеют женщины старше 45 лет во время климакса. При остеопорозе происходит вымывание кальция из костей, что вызывает множество заболеваний: межпозвонковые грыжи, искривление позвоночника, нарушение работы суставов. При остеопорозе у человека часто случаются переломы (2 и более раза в год).
Разница длины ног
При разнице длины ног 2-3 см и более появляется боли в спине и пояснице при ходьбе. Это отклонение появляется из-за атрофии мышц в одной из ног после перенесённого заболевания в детстве (полиомиелит и др).
Флеботромбоз
Это заболевание связано с нарушением кровообращения в венах ног. Чаще всего флеботромбоз развивается у женщин, которые часто ходят на высоких каблуках. Воспалительный процесс отсутствует.
Болевой синдром в пояснице появляется при долгом хождении. Если заболевание не лечить, то развивается хроническая боль.
Смещение суставов позвоночника
При смещении суставов развивается острая боль. Такое заболевание появляется при травмах из-за физической нагрузки. Какая боль при смещении суставов?
- Возникает после высокой нагрузки на поясницу.
- Боль может появиться резко.
- В покое болевой симптом часто отсутствует.
Таблица: причины в зависимости от характера боли
| Характер боли | Причины |
|---|---|
| Колющая |
|
| Острая |
|
| Хроническая |
|
| Периодическая |
|
| Иррадиирующая |
|
| Отдаёт в ногу |
|
У женщин
Боль в поясницы у женщин может появиться в следующих случаях:
- Аднексит – это воспаление в матке и придатках. Боль сильная, локализующаяся в нижней части живота и пояснице. Дополнительно увеличивается температура тела до 38°C, ощущается озноб, появляются боли в мышцах и мигрень.
- Менструация и предменструальный синдром. Болевой симптом появляется в редких случаях, что связано с гормонами и сильным перенапряжением в мышцах поясницы.
- Беременность. Боль в пояснице появляется чаще всего у женщин со слабыми мышцами спины и пресса, а также имеющих лишний вес. Появляется с 5 месяца беременности. После рождения ребёнка боль проходит сама по себе.

В 3 и 4 триместре беременности может сильно заболеть поясница - Климакс. Боль, как правило, появляется в голове и грудной клетке. Но может также заболеть спина и поясница из-за начала развития болезней позвоночника.
- Сильный стресс. Из-за частого нервного перенапряжения может заболеть любой участок спины (под левой лопаткой, поясница, шея).
- Частое мочеиспускание. Как правило, это проявляется из-за болезненных месячных и цистита. Болевое ощущение в пояснице – это отражённая боль. Чаще всего бывает у молодых девушек.
У мужчин
Периодические боли в пояснице у мужчин появляются в следующих случаях:
- Простатит. Болевое ощущение появляется в зоне ректального отверстия. Боль в паху тянущая и стреляющая. Развиваются симптомы общей интоксикации организма. Дополнительно появляется боль в костях, голове, плохое самочувствие, нарушение потенции и мочеиспускания.

Простатит у мужчин может спровоцировать тянущую боль в пояснице - Эпидидимит. Это воспаление придатков яичек. Появляются боли в паховой области, отдающие в поясницу. Появляется отёк мошонки и увеличивается температура тела.
- Профессиональная деятельность. Тяжёлая физическая нагрузка, работа в суровых условиях (холод, сквозняки и т.д.)
Первая помощь при приступе боли в пояснице
Если боль в пояснице появилась из-за неизвестной причины, то надо обратить внимание на дополнительные симптомы:
- Температура тела. Если она повышена, то это может означать инфекционное заболевание или воспалительный процесс.
- Боль появилась с одной из сторон поясницы. Может указывать на болезни внутренних органов.
- Иные симптомы, характерные для какого-либо заболевания (рвота, тошнота, головная боль и т.д.).
Если причина известна больному (ушиб, защемление нерва, растяжение связок и мышц и т.д.), то алгоритм действий следующий:
- Принять 1-2 таблетки любого анальгетика или нестероидного противовоспалительного препарата (Анальгин, Кеторолак, Диклофенак, Ортофен). Средство значительно уменьшит боль и воспаление. Не забудьте принять Омепразол для защиты слизистой оболочки желудка.
- Принять мочегонный препарат (Верошпирон). Он снимет отёчность в тканях и выведет токсичные вещества из организма.
- Нанесите обезболивающую мазь или пластырь.
- Можете приложить поочерёдно согревающий и холодный компресс (только при отсутствии воспаления).
- Зафиксируйте поясницу шерстяной тканью.
- Лягте на твёрдую поверхность, а согнутые ноги положите на возвышение под прямым углом. Это поможет расслабить напряжённые мышцы.
Во всех случаях при остром приступе боли вызовите скорую помощь, поскольку это может привести к очень серьёзным последствиям.
Что нельзя делать при болях в пояснице
- Греть поясничную область любыми способами. В противном случае это усилит отёк и воспаление.
- Постоянно принимать обезболивающие средства при постоянной боли неизвестного происхождения. В этих случаях надо срочно обратиться к специалисту.
- Посещать мануального терапевта для вправления позвонков без точной диагностики. Иначе можно сильно повредить нервные корешки и сильно защемить спинномозговые нервы. Перед сеансом мануальной терапии специалисту следует показать свои рентгеновские снимки.
Сколько может болеть поясница
При обострении заболеваний опорно-двигательного аппарата поясница болит несколько дней (острая стадия), а затем болевой ощущение уменьшается и остаётся просто ноющая боль. Это состояние может длиться как несколько дней, так и несколько недель.
При заболеваниях внутренних органов боль в пояснице может длиться по-разному – всё зависит от патологии.
Важно понимать, что если болевое ощущение не проходит в течение нескольких дней, то надо как можно быстрее обратиться к специалисту.
Обязательно прочитайте хорошую статью:
Ноющая боль в пояснице: 50 причин, 10 методов лечения, первая помощь
Чем лечить?
Как вылечить боль в пояснице? Схему лечения заболеваний внутренних органов, вызывающих болевые симптомы в пояснице, должен назначить врач. Так, например, забрюшинную флегмону и туберкулёз лечат антибиотиками, аппендицит и кишечную непроходимость – при помощи операции, почечные колики при помощи обезболивающих и спазмолитических препаратов.
Расскажем, какими методами лечат болезни опорно-двигательного аппарата при боли в области поясницы.
Ношение поясничного бандажа
Он фиксирует нижнюю часть спины, уменьшает напряжение в мышцах. Долго его носить нельзя, иначе мышцы спины станут очень слабыми. Рекомендовано его носить не более 4 часов в сутки, а во время физической нагрузки.

Нестероидные противовоспалительные средства
Назначают в форме таблеток, уколов, мазей и свечей. При острой боли ставят уколы, а затем переводят на более безопасные формы лекарств. Самые эффективные НПВС:
- Диклофенак, Ортофен, Вольтарен. Содержит диклофенак натрия. Цена – от 70 р.;
- Нейродолон. Эффективно унимает боли. Цена от 370 р.;
- Кеторолак, Кеторол. Это самое сильное обезболивающее из группы НПВС. Цена от 30 р.;
- Ибупрофен. Помогает при слабой боли, имеет немного побочных явлений. Стоит от 50 р.;
- Индометацин. Средство применяют, если у пациента имеется аллергия на Диклофенак. Цена от 130 р.;
- Мелоксикам, Мовалис и Артрозан. Это НПВП нового поколения, они хорошо переносятся пациентами. Цена от 150 р.
Интересная статья в продолжение:
ТОП 50 уколов от боли в спине и пояснице: список самых лучших
Миорелаксанты
Это лекарства, расслабляющие напряжённые мышцы спины. Назначают вместе с НПВС. Могут вызвать сонливость и побочные эффекты. Их назначает только лечащий врач. Список миорелаксантов:
- Сирдалуд – от 280 р.;
- Мидокалм – от 400 р.;
- Катадолон Форте. Весьма эффективно уменьшает болевые ощущения. Их разрешено принимать тем больным, которым противопоказаны НПВС. Цена от 370 р.

Катадолон Форте — хорошее средство при сильных болях в спине и пояснице
Кортикостероидные средства
Это гормональные препараты, которые назначают, если не помогли НПВС. Как правило, назначают:
- Преднизолон – от 130 р.;
- Дексаметазон – от 100 р.;
- Кортизон – от 270 р.
Витамины группы B
Это дополнительные лекарства, которые улучшают состояние нервных окончаний, обменных процессов. Их назначают в форме инъекций, которые довольно болезненные. Предотвращают повторные приступы боли.
- Комбилипен – от 360 р.;
- Мильгамма композитум – от 400 р.;
- Тригамма – от 210 р.;
- Нейродикловит – от 760 р.
Блокады
Это сильные обезболивающие уколы, которые ставят в поражённую область. В состав смеси входит Новокаин и любой стероидный препарат. Обезболивающий эффект появляется сразу же и действует несколько часов подряд.
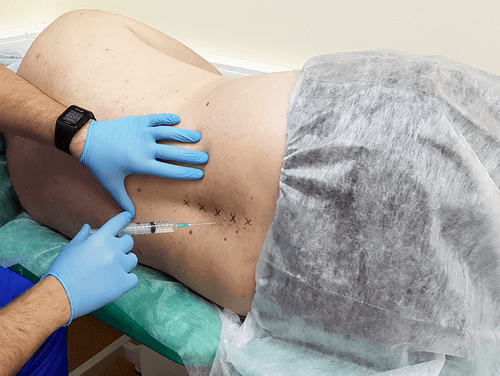
Лечебные блокады ставит только опытный врач.
Мази и гели
Это местные средства, которыми можно пользоваться самостоятельно в домашних условиях. Различают мази с НПВС и согревающие. Способствуют снятию боли, воспаления, спазмов в мышцах. Разогревающие мази помогают, когда поясницу продуло.
Список эффективных мазей:
- Диклофенак – от 60 р.;
- Вольтарен эмульгель – от 310 р.;
- Индометацин – от 130 р.;
- Капсикам – согревающая мазь. Стоит от 360 р.;
- Випросал В – со змеиным ядом. Цена от 280 р.;

Випросал В — эффективная мазь при болевых ощущениях в пояснице - Апизартрон – с пчелиным ядом. Стоит от 310 р.
Компрессы
Это обезболивающие повязки, пропитанные разными лекарственными средствами:
- С димексидом. Надо смешать димексид и воду в равной пропорции, смочить смесью марлю и привязать к больной пояснице. Менять компресс необходимо 3 раза в сутки. Также в раствор можно дополнительно добавить новокаин в равном соотношении с димексидом.
- С желчью. Возьмите 1 часть камфорного спирта и 2 части желчи. Смешайте и уберите настаиваться на 1 неделю в тёмное место. Накладывайте готовый компресс 2 раза в 7 дней.
Пластыри
Это очень удобные средства в форме тканевых прямоугольников. Они пропитаны лечебными веществами, которые оказывают постоянный обезболивающий эффект, пока находятся на пояснице.
Список лучших пластырей, если болит спина в области поясницы:
Вольтарен. Этот пластырь содержит НПВС – диклофенак натрия. Уменьшает среднюю боль и воспалительный процесс. По отзывам пациентов, пластырь Вольтарен плохо крепится к коже. Действует изделие 24 часа. Цена от 230 р.
Версатис. Это лечебное изделие содержит местный анестетик – лидокаин. Может помочь уменьшить болевой симптом, на воспаление никак не влияет. У него имеются противопоказания. Можно клеить не более 1 недели. Время действия пластыря – 12 часов. Цена от 870 р.
Физиотерапия
Это дополнительный метод лечения, который усиливает действие медикаментов. Процедуры улучшают обмен веществ и кровообращение. Неврологи назначают физиотерапевтическое лечение только после снятия острого болевого синдрома. Самые эффективные процедуры:
- Электрофорез. Это введение лекарства с одновременным воздействием электрическим импульсом.
- УВЧ-терапия. Воздействие на больную поясницу магнитным полем различной частоты.
- Парафиновые аппликации. С помощью этой процедуры обеспечивается глубокий прогрев поясницы. На кожу наносят горячий воск, и накрывает больного какой-либо тёплой тканью.
- Иглоукалывание. Смысл процедуры в воздействии на биологически активные точки очень тонкими иглами. Если специалист опытный, то можно достичь полного снятия боли и воспаления.
- Ультрафонофорез. На поясницу воздействуют лекарственным препаратом и ультразвуком.
- Чрескожная электронейростимуляция (ЧЭНС). Лечение электрическим током малой мощности. Можно применять в домашних условиях такими приборами, как Алмаг-01, Дэнас.
- Применение игольчатого аппликатора Кузнецова или валика Ляпко. При постоянном использовании можно улучшить состояние мягких тканей спины.
Массаж
Это дополнительный метод снятия боли в пояснице, направленный на улучшение кровообращения, обмена веществ, лимфооттока. Благодаря правильному массажу снимаются боль и спазмы в мышцах. Всего рекомендуется проводить курс массажа, включающий 8-12 процедур
В домашних условиях можно воспользоваться очень эффективным баночным массажем. Для этого надо установить силиконовые банки на больное место и откачать воздух при помощи насоса. Во время процедуры верхний слой кожи приподнимается, к этому места приливает кровь. Произойдёт расслабления напряжённых мышц, усилится кровоток и лимфоотток, ускоряется вывод токсинов из организма. Через несколько лечебных процедур боли в пояснице станут значительно меньше.

Эффективные упражнения
ЛФК – это эффективный способ профилактики заболеваний и снятия боли в спине. Главные цели упражнений – это улучшение объёма движений, кровообращения и обменных процессов.
По статистике после 12 занятий лечебной физкультуры боль проходит у более 70% пациентов, а небольшой болевой синдром остаётся у 25% больных.
Всего 1 упражнение снимет острую боль
Подскажем, как при помощи одного упражнения вылечить боль в пояснице. Надо сесть на стул, боковую сторону стопы левой ноги положите на правое колено. Руки вытяните вперёд и тянитесь, пытаясь дотронуться грудью ног. Тянуться следует без качания, с постоянным давлением. Повторите с другой ногой. Спазм в пояснице пройдёт очень быстро.
Эффективный комплекс упражнений при боли в пояснице
- В лежачем положении поднимайте каждую ногу по очереди на высоту 10-15 см. Удерживайте её на весу в течение 15 секунд. Повторите 15 раз.
- Лягте на спину. Ноги согните в коленях под прямым углом. Затем наклоняйте согнутые ноги влево и вправо как можно сильнее. Повторите 15 раз.
- Встаньте. Аккуратно наклоняйтесь влево и вправо. Спина должны быть прямая. Повторите 15-20 раз.
- Встаньте в коленно-локтевую позу. Одновременно поднимайте левую руку и правую ногу, затем правую руку и левую ногу, взмахивая ими. Повторите 15 раз.
- Встаньте на четвереньки, выгните спину вверх и замрите на максимальное количество времени. Повторите 5-10 раз.
Видео: Два супер классные упражнения при острых болях
Как предотвратить боль?
При появлении острого болевого синдрома нельзя долго соблюдать строгий постельный режим. Спустя первые 1-2 дня после приступа боли обязательно нужно двигаться и ходить, чтобы не усугубить состояние больного и ускорить его выздоровление.
Для предотвращения повторного болевого симптома неврологи советует придерживаться следующих правил:
- Физическая активность. Ежедневно заниматься ЛФК и зарядкой по 30 минут в день. Это укрепит мышечный корсет. А чем он крепче, тем реже человека будут беспокоить симптомы болезней. Не лишним будет плавать в бассейне 2-3 раза в неделю.
- Питание. Уменьшите количество жареной, солёной, копчёной и жирной пищи, газированных напитков и мучного. Пейте 2-3 литра чистой воды для поддержания водно-солевой баланс в организме. Кушайте больше свежих фруктов, овощей, зерновых продуктов, нежирные виды рыбы и мяса, продукты с желатином.
- Регулярно посещайте врача для обследования и предотвращения повторных обострений заболеваний.
- Всегда следите за своей осанкой, не сутультесь.
- Правильно поднимайте тяжести, чтобы не сорвать поясницу. Поднимайте груз, согнув ноги в коленях, спину держите прямо.
- Желательно распределять вес равномерно на обе руки.
- При сидячей работе обеспечьте себе удобное рабочее место. Каждые 1,5 часа в течение рабочего дня устраивайте небольшую разминку.
- 2 раза в год проводите курс лечебного массажа спины.
- Спите только на ортопедической подушке и матрасе средней жёсткости.
- Избегайте стрессов и нервного перенапряжения.
Видео: Жить здорово! Боль в пояснице
Подведём итог. Боль в пояснице может указывать как на различные заболевания позвоночника (люмбаго, остеохондроз, грыжа, нестабильность позвонков), так и на болезни внутренних органов (почки, желудок).
Только грамотный врач может точно узнать причину острой боли в поясничном отделе, беря во внимание симптомы, УЗИ, рентген и другие методы диагностики. После выявления причины болевого синдрома, он должен назначить эффективную схему лечения. После снятия болей надо обязательно придерживаться всех советов врача для сохранения здоровья поясницы и спины.




