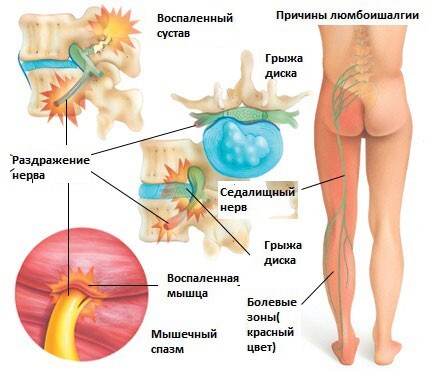
Люмбоишиалгия проявляется внезапным болевым синдромом, что свидетельствует о проблемах с позвоночником вплоть до межпозвонковой грыжи, при этом повышается мышечный тонус. Седалищный нерв объединяет 5 корешков в пояснично-крестцовой области таза, проходит по ягодицам через тазобедренный сустав, ногу, доходит до стопы.
При развитии симптомов заболевания позвоночника в области поясницы необходимо обратиться к неврологу для проведения диагностики. Это поможет установить причины появления боли в спине, бедре, ягодицах и назначением терапии. Самостоятельно заниматься лечением опасно для здоровья.
В статье подробно расскажем, что же такое люмбоишиалгия, какие бывают виды, как выявить заболевание, рассмотрим все существующие методы лечения. Обещаю, будет интересно.
Что это такое?
Люмбоишиалгией именуется болевой синдром, возникший в поясничном отделе, способный иррадиировать в нижние конечности или в ягодичную мышцу. Болезненные ощущения появляются на фоне проблем с нервно-сосудистым и опорно-двигательным аппаратом.
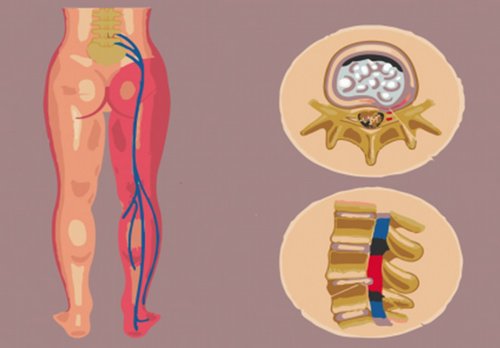
Название люмбоишиалгии произошло с помощью слияния двух неприятных явлений: люмбаго (стреляющей боли в пояснице) и ишиаса (болевых ощущений, возникших в результате раздражения седалищного нерва).
Основные причины и симптомы
Чаще всего люмбоишиалгия является осложнением уже имеющихся проблем со спиной. Нейродистрофический процесс возникает вследствие выпадения или повреждения нервных корешков. Существует множество факторов, способствующих появлению данной патологии:
- наличие межпозвоночной грыжи;
- сколиоз;
- возрастное изменение структуры костей;
- заболевания нервных стволов инфекционного типа;
- ожирение;
- неровная осанка;
- закупорка периферических артерий (может стать причиной появления боли в коленях);
- остеохондроз позвоночника;
- период вынашивания плода;
- резкое поднятие тяжелого веса;
- травмирование мышц и связок пояснично-крестцового отдела позвоночника;
- образование опухолей в малом тазу;
- переохлаждение организма;
- нарушенный кровоток;
- остеопороз (дефицит кальция (Ca));
- чрезмерная нагрузка на спину;
- развитие осложнений после хирургического вмешательства на позвоночник.
Люмбоишиалгия, этиология которой кроется в повреждении позвоночника, часто сопровождается воспалительным процессом. При этом мышечная ткань и костные наросты становятся бугристыми из-за непрекращающегося напряжения и оказывают давление на деформированные нервные корешки. Раздражение нервных волокон провоцирует образование болевого синдрома. Также боль может возникнуть в тазобедренном суставе, который является опорой всего позвоночного столба.
Для рассматриваемого явления характерны внезапные жгучие болезненные ощущения, «прострелы» в поясничном отделе позвоночника с иррадиацией в нижние конечности. При этом человек:
- не может наступить на одну из ног (зависит от области повреждения нервного корешка);
- испытывает постоянную боль ноющего характера (люмбалгию);
- ограничен в движении нижнего спинного отдела;
- ощущает дискомфорт при нагрузке на поясницу;
- может испытывать «синдром треножника» (необходимость задействования рук для нормальной посадки или поднятия тела).
Также могут возникнуть следующие клинические признаки:
- переход болевого синдрома из поясничного отдела на заднюю поверхность бедра;
- изменение чувствительности седалищного нерва;
- отечность, онемение ног;
- повышение температуры тела, озноб, недомогание;
- увеличение мышечного тонуса;
- дискомфорт при повороте туловища;
- судороги, покалывание в нижних конечностях.
При запущенном течении патологии возможно нарушение контроля процесса мочеиспускания и/или дефекации.
Острое течение радикулопатии (сдавливания корешков спинного мозга) характеризуется появлением резкой, внезапной боли, хроническое – волнообразных приступов. Корешковый синдром обычно возникает в межпозвоночном диске.
Классификация
Существует несколько видов люмбоишиалгии, которые различаются по причине возникновения, степени распространения (слева/справа), характеру течения, частоте и выраженности боли.
Правосторонняя
Правосторонняя люмбоишиалгия относится к видам болевого синдрома, которые различаются по распространению болезненных ощущений, то есть они возникают с правой стороны. Для такой патологии характерна иррадиация в одну из нижних конечностей вплоть до пятки.
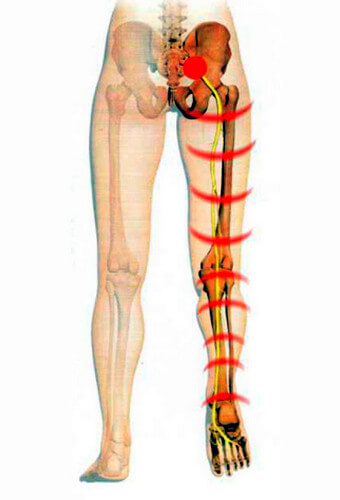
Левосторонняя
Левосторонняя люмбоишиалгия относится к тому же типу болевого синдрома, что и предыдущая. При этом боль имеет выраженный характер с левой стороны поясничного отдела.
Двусторонняя (билатеральная)
Двусторонняя патология именуется билатеральной, также различается по степени распространения. Болевой синдром образуется с обеих сторон позвоночника, может «отдавать» в обе нижние конечности.
Вертеброгенная
Вертеброгенная также именуется вертебральной дорсопатией, возникает из-за повреждения позвоночника и вертебральных (околопозвоночных) структур. Может иметь острое или хроническое течение. Такая патология подразделяется на дискогенный и спондилогенный вид.
Обязательно прочитайте хорошую статью:
Что такое вертеброгенная люмбоишиалгия, 30 методов лечения, причины, симптомы
Дискогенная
Дискогенная люмбоишиалгия различается по причине возникновения. Такое явление образуется вследствие появления грыж и протрузий между позвонками. Данный подвид относится к вертеброгенной патологии.
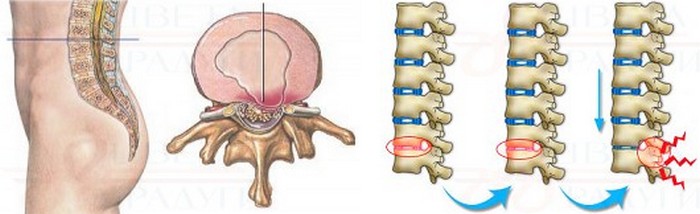
Спондилогенная
Спондилогенная люмбоишиалгия, как и дискогенная, является подвидом вертеброгенного явления. Образуется в результате декомпенсации позвоночных суставов, что характерно для остеохондроза.
Хроническая
Хроническая боль проявляется волнообразными приступами, устранение которых требует деликатного подхода. Лечение подбирается строго индивидуально. Во время ремиссии показан лечебный массаж, мануальная терапия, специальная гимнастика.
Рефлекторная
Довольно часто встречаются изолированные рефлекторные мышечно-тонические синдромы люмбоишиалгии вертеброгенного характера. Источники болезненных ощущений – капсулы межпозвонковых суставов, рецепторы фиброзного кольца, околопозвоночные мышцы, связки.
Вертебральная
Вертебральный – это вертеброгенный болевой синдром, образуется вследствие патологических изменений в нервных корешках при их ущемлении. Считается опасным явлением, в результате которого происходит отмирание части тканей, которые не подлежат восстановлению, что может спровоцировать паралич или парез.

Какой врач лечит?
Если у человека наблюдаются болезненные симптомы в области спины необходимо записаться на прием к неврологу или вертебрологу. Доктор установит точный диагноз, выявит причину развития клинических признаков, после чего назначит индивидуальную терапию, соответствующую для данного типа патологии.
Схему лечения должен устанавливать только лечащий врач, самолечение недопустимо.
Хорошая статья в продолжение:
Какой врач лечит позвоночник? ТОП 15 врачей, которые лечат шею, поясницу и спину
Диагностика
Для постановки диагноза врач-невролог сначала опрашивает больного на предмет жалоб. После этого происходит неврологическое исследование позвоночника. Болевые ощущения, возникающие после прощупывания бедренного нерва, являются тревожным сигналом. Чтобы исключить неверное определение диагноза, невролог проводит дополнительный осмотр области таза и живота. Также врач может направить больного на прохождение лабораторных исследований:
- Сдачу общего анализа крови и мочи (ОАК и ОАМ). Если в анализе повышен показатель СОЭ, то это означает наличие воспалительного процесса.
- КТ и МРТ позвоночника – магнитно-резонансную или компьютерную томографию. Также часто назначают МРТ пояснично-крестцового отдела.

МРТ поясничного отдела — самый подробный метод диагностики люмбоишиалгии - Рентгенографию поясничного отдела.
- Радиоизотопную сцинтиграфию (данная техника обследования организма схожа с предыдущей).
- Ультразвуковое исследование (УЗИ брюшной полости).
- Сдачу биохимического анализа крови.
- Миелографию (процедуру, при которой вводится контрастное вещество или воздух в просвет между спинномозговым каналом и оболочкой спинного мозга).
- Люмбальную пункцию.
Также возможно направление больного на экскреторную урографию (рентген мочевыводящих путей). Эта процедура позволяет определить состояние почек и выделительной системы, так как при развитии люмбоишиалгии возможно нарушение их функционирования.
Медикаментозное лечение
Рассматриваемая патология требует комплексной терапии. Помимо использования лекарственных средств, пациент должен носить корсет и спать на ортопедическом матрасе. При острой форме заболевания больному показан постельный режим и полный покой, при этом чаще всего лечение производится в стационаре.
Таблетки
Из таблеток невролог может назначить НПВС (нестероидные противовоспалительные средства), например, Диклофенак, Нимесулид, Ибупрофен, Кетопрофен, Нимесил, Вольтарен, Кеторолак.

Допускается прием противосудорожного лекарства (Габапентина). Действие представленных препаратов направлено на купирование болевого синдрома.
Обезболивающие, спазмолитические медикаменты (Спазмалгон, Спазган, Максиган, Баралгин) можно использовать при появлении болезненной симптоматики, до приезда врача. При обострении болезней желудочно-кишечного тракта таблетки принимать нельзя.
Интересная статья в продолжение:
ТОП 100+ обезболивающих препаратов при болях в спине, пояснице и суставах
Уколы
Для снятия интенсивных люмбоишиалгических болей проводится медикаментозная блокада, которая характеризуется введением в воспаленную область спазмолитического препарата (Новокаина, Лидокаина) и глюкокортикостероидных средств (Метипреда, Дипроспана).
Также терапия люмбоишиалгии включает в себя применение миорелаксантов, действие которых направлено на расслабление мышц спины (Баклосана, Мидокалма, Сирдалуда), медикаментов для улучшения кровотока и насыщения нервов и мышц полезными элементами (Актовегина, витаминов группы B, Трентала).
Мази
Для растирания воспаленной области используют гели/мази, обладающие противовоспалительным и обезболивающим эффектом, например, Ибупрофен, Диклофенак, Индометацин.

Можно применять барсучий жир, эфирные масла, змеиный/пчелиный яд, экстракты трав, разогревающие мази Капсикам и Финалгон. Рекомендуемая продолжительность терапевтических действий составляет 2 – 3 недели.
Свечи
При болях в спине (дорсалгии), поясницы нередко применяют ректальные свечи. Они имеют минимальный список побочных явлений, в отличие от таблеток, уколов и мазей.
Среди наиболее эффективных суппозиториев можно выделить: Диклофенак, Кетонал, Вольтарен, Дикловит, Пироксикам, Ксефокам.
Пластыри
Для быстрого снятия острой боли в домашних условиях можно воспользоваться лечебными пластырями. Их применять очень просто: наклеил и жди результата. Причём они действуют всё то время, пока находятся на болезненной области. Самые эффективные пластыри при люмбоишиалгии:
- Версатис. Содержит лидокаин, который локально снимает лёгкие болезненные ощущения и воспаление. Действует пластырь 12 часов, курс лечения составляет пять дней.
- Вольтарен. Содержит диклофенак (НПВП), который хорошо снимает воспалительный процесс и небольшую боль. Время действия пластыря – 24 часа. Курс лечения – не более 10 дней.
Физиотерапия и массаж
В комбинации с применением медицинских препаратов рекомендуется проводить физиотерапию, что ускорит процесс выздоровления и усилит действие медикаментов. К подобным процедурам относят:
- иглорефлексотерапию;
- парафинотерапию;
- массаж;
- электрофорез;
- магнитную терапию.
Наиболее эффективным и трудным в исполнении способом лечения считается иглоукалывание. Данную процедуру разрешается проводить только в амбулаторных условиях, соблюдая стерильность и контролируя уровень АД.
В домашних условиях неплохо помогают вылечить люмбоишиалгию и другие заболевания опорно-двигательного аппарата приборы Алмаг-01 и Дэнас. Они работают по принципу воздействия электроимпульсами на поражённую зону, что приводит к снятию болей и воспаления.
Курс массажа можно проводить только вне острой стадии заболевания, через 2-3 дня после приступа. Массаж можно проводить как у специалиста, так и в домашних условиях.
Эффективное лечение дома можно проводить при помощи постановки вакуумных банок на поражённое место. Благодаря процедуре уменьшается отёчность, боль, выводятся токсины, усиливается кровообращение и лимфоотток. Пациент выздоравливает гораздо быстрее.

Гимнастика
Весь комплекс упражнений при люмбоишиалгии, назначенный неврологом, выполняется только в лежачем положении. Рекомендуется начать с регулярного выполнения каждого задания по 2 – 3 подхода, постепенно увеличивая частоту и длительность тренировки.
При улучшении клинической картины можно изменить начальную позицию на положение сидя или стоя, предварительно согласовав изменения с лечащим врачом.
Видео: при сильной боли в ногах и спине, делай эти простые упражнения. 7 минут и боль уйдет
Как лечить дома народными средствами?
Дополнительное лечение легкой формы люмбоишиалгии может состоять из народных лекарств, изготовленных в домашних условиях. Растирание воспаленного участка барсучьим жиром способствует устранению болезненных ощущений. Смазанную область нужно накрыть пищевой пленкой, утеплить, оставить на несколько часов. Дополнительно можно делать йодовую сетку на болевом участке.

Из лекарственных настоев следует отдать предпочтение народному средству, изготовленному из липовых цветков, брусничных, малиновых или ежевичных листьев. Чтобы сделать лекарство, нужно 3 б. л. подготовленного сырья залить 0,5 л кипятка. Выждать 60 мин. Остывший напиток можно подсластить, добавив 1 б. л. натурального меда. Готовый настой выпить за 1 – 2 приема. Такое лекарство рекомендуется употреблять на ранней стадии развития болезни.
Также допускается использование компрессов из полыни горькой, листьев герани, ивы белой, подорожника, чабреца, березы, эвкалипта. Подготовленное сырье распаривают, измельчают и распределяют по отрезу тонкой ткани (около 1 – 1,5 б. л.). Компресс следует наложить на больной участок, зафиксировав медицинским пластырем или простыней. Держать не менее двух – трех часов. Длительность терапевтического курса составляет 1 – 1,5 нед.
Для приготовления лечебной мази нужно измельчить лекарственное сырье (корни аира болотного, почки тополя или траву окопника, полыни горькой). Полученную массу тщательно смешать с растительным маслом (соотношение 1:3). Оставить смесь на 21 день, после чего процедить. Готовое средство хранить в холоде. При обострении люмбоишиалгии растирать пораженное место слегка разогретой мазью 2 – 3 р./сут.
Сухое тепло также очень полезно при обострениях заболеваний. Для этого подойдут пояса из натуральной шерсти.
Ответы на вопросы
Ниже представлены ответы на вопросы, которые чаще всего волнуют пациентов.
Сколько дней лечат в стационаре?
Вопросы, сколько дней и чем лечится люмбоишиалгический синдром, больной должен задать своему лечащему врачу, так как каждый клинический случай индивидуален. Продолжительность стационарного лечения в отделении неврологии зависит от состояния пациента. Обычно больной находится в стационаре около 9 – 10 сут., учитывая день приема и выписки.
Бывают случаи более длительной терапии (11 – 14 дней). Увеличение этих сроков обсуждается врачебной комиссией в индивидуальном порядке (при тяжелой степени развитии патологии и возникновении серьезных осложнений).

За сколько недель проходит?
Любой пациент при появлении болевого синдрома задается вопросом, сколько лечится люмбоишиалгия. Длительность и методы лечения назначаются индивидуально, зависят от нескольких факторов. Для острой фазы патологии показан строгий постельный режим совместно с применением препаратов в течение двух недель.
В каком возрасте болеют люмбоишиалгией?
Люмбоишиалгия чаще всего проявляется у взрослых людей в возрасте от 22 до 45 лет. Часто болевой синдром возникает из-за чрезмерной нагрузки на спину и неправильным положением позвоночника. В 95% случаев течение патологии является доброкачественным, причина ее возникновения кроется в развитии дегенеративных процессов в позвоночнике. У детей патология появляется крайне редко.
Можно ли принимать ванну при люмбоишиалгии?
При развитии данной проблемы рекомендуется принимать ванну с целебным травяным раствором. Из лекарственных растений наиболее эффективными являются: сосновая хвоя, осиновая кора, полевой хвощ, посевной овес, корень лопуха и сабельника. Для изготовления лекарства нужно подготовить 0,15 – 0,2 кг лечебного сырья, которое следует залить 2 – 3 л воды. Проварить смесь около 15 мин., после чего перелить готовый отвар в ванну с водой не выше 37° — 38°. Рекомендуемая длительность ежедневной процедуры составляет не более 25 мин. Терапевтический курс длится от 5 до 15 сут.

Прогноз и профилактика
Любое заболевание спинного отдела является опасным для здоровья человека, что связано с близким расположением очага воспаления к нервным волокнам. Отсутствие своевременной терапии или развитие непредвиденных последствий способно привести к деформации тканей, образованию мышечных узлов, изменению обменных процессов.
В большинстве случаев (95%) прогнозы имеют положительный исход. Однако каждый организм индивидуален. Очень важно выявить патологию на ранней стадии развития, что увеличит вероятность положительного исхода с низким процентом появления рецидива в будущем.
Чтобы предупредить появление люмбоишиалгии, необходимо тщательно заботиться о своем здоровье, придерживаться следующих профилактических мер:
- Проходить ежегодный медицинский осмотр.
- Контролировать положение осанки.
- Не поднимать излишне тяжелые предметы, особенно без посторонней помощи.
- Избегать переохлаждения организма и повреждений спинного отдела.
- Отказаться от постоянной носки обуви на высоком каблуке (для женщин).
- Придерживаться здорового сбалансированного питания, не переедать.
- Регулярно устраивать полноценный отдых организму.
- Отказаться от вредных привычек, которые увеличивают риск развития патологии.
- Спите только на ортопедическом матрасе.
- Ежедневно делать разминку.
Соблюдение этих простых правил поможет предотвратить появление болевого синдрома.
Люмбоишиалгия проявляется резкой жгучей болью в области нижнего отдела позвоночника с иррадиацией в ногу, при этом увеличивается мышечный тонус. Болевой синдром может быть связан с образованием межпозвоночной грыжи.
Седалищный нерв является наиболее длинным, берет начало в поясничном отделе, затем проходит через ягодицы, тазобедренный сустав, бедро вплоть до пятки. Появление симптома в виде болевых ощущений в пояснице являются поводом посещения невролога.
Врач направит пациента на диагностику для выявления причины возникновения заболевания и назначит необходимое лечение. Домашней терапией без согласования с неврологом заниматься нельзя.

Уже 9 месяцев мне лечат люмбоишиалгию, все без результата. С каждым днем все хуже.. К кому ещё обращаться за помощью? Прошла все что назначали неврологи. Что делать? Может кто подскажет.
Для снятия острого симптома подойдёт приём какого-либо одного НПВС, например, Аркоксия по 90 мг один раз в день. Дополнительно подойдёт миорелаксант Мидокалм 150 мг по 1 таб. 2 р. в сутки. Отказаться от всех физических нагрузок! Носите ортопедический корсет, они помогут снять сильные боли. Если есть хороший мануальный терапевт, то можно к нему записаться. ЛФК проводите аккуратно, не увлекайтесь. Попробуйте Диадэнс — это эффективнее, чем аппликаторы Кузнецова и другие массажеры.