Диагностика поясничного остеохондроза, как его выявить с высокой точностью? Самый подробный ответ в этой статье. Боль в пояснице появлялась у 4 из 5 людей хотя бы раз в жизни. Самая частая причина появления этого симптома – остеохондроз поясничного отдела. Очень важно при этом провести своевременную диагностику и лечение заболевания, иначе последствия и осложнения будет крайне трудно устранить.
Поясничный остеохондроз тесно связан с повреждением позвонков, нервных корешков и межпозвоночных дисков. Грамотный врач, проведя ряд исследований, может вовремя выявить эту патологию.
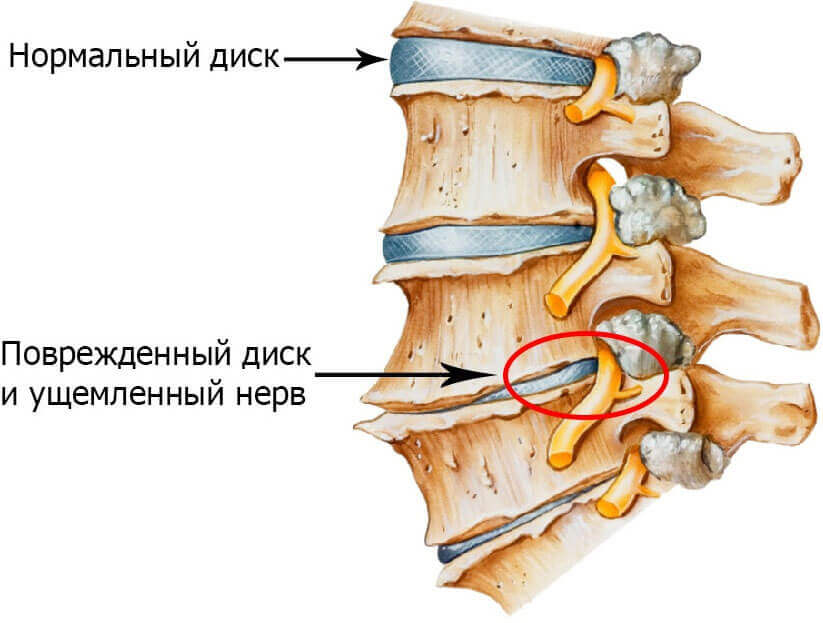
Опасность болезни в том, что может возникнуть протрузия, межпозвоночная грыжа, болевой синдром в мышцах и крестцовой области, произойти сдавливание спинного мозга. Всё это в итоге может привести к нарушению чувствительности и ограничению объёма движений в конечностях.
Остеохондроз поясничного отдела позвоночника является в основных случаях возрастным заболеванием, поэтому он часто появляется у людей старше 40 лет.
Среди многих заболеваний, вызывающих боли в спине, одним из частых является именно остеохондроз. А это в свою очередь является причиной нетрудоспособности взрослого населения. Чтобы этого избежать, следует владеть информацией об этом заболевании.
Для точной диагностики остеохондроза используются рентгенологическое исследование и МРТ. Чтобы не дать развиться поясничному остеохондрозу следует выполнять ежедневно физические упражнения, спать на ортопедическом матрасе, следить за своей осанкой.
В статье подробно расскажем о том, как выявить поясничный остеохондроз, какой врач лечит это заболевание, основные методы лечения.
Как развивается поясничный остеохондроз
Позвоночный столб человека включает в себя позвонки, а между ними располагаются межпозвонковые диски. Таким образом, между двумя позвонками имеется только один диск. Он состоит из гелеобразного пульпозного ядра и окружающего его фиброзного кольца. Межпозвоночный диск обеспечивает гибкость и амортизацию всему позвоночнику.
Если человек выполняет тяжёлую физическую нагрузку, то ядро диска начинает высыхать, терять влагу, и из-за этого позвонки сближаются друг с другом. Вследствие этого фиброзное кольцо, утрачивает свои функции и происходит его выпячивание. Это называется протрузией диска. Со временем в фиброзном кольце появляется трещина и из неё выходит пульпозное ядро. А вот это уже межпозвонковая грыжа.
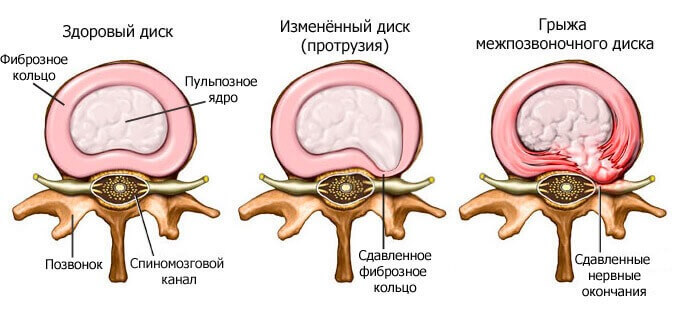
Позвонки, находящиеся рядом, начинают давить на соседние сегменты и в них тоже образовываются негативные изменения. Этот процесс называется поясничным остеохондрозом.
Чтобы улучшить стабильность позвоночного столба на краях позвонков начинаются появляться костные разрастания. Это заболевание называется спондилёзом. Если же появляются нарушения в межпозвонковых суставах, то это спондилоартроз.
Остеохондроз, спондилёз, спондилоартроз обычно протекают одновременно.
Причины развития
Поясница всегда находится под нагрузкой всего человеческого тела. Если мышцы спины станут слабыми, то межпозвонковые диски не смогут выполнять свои функции и постепенно разрушатся. В результате этого хрящевая ткань также деформируется, и поэтому у человека появляется остеохондроз поясничного отдела.
Заболевание появляется при одновременном появлении нескольких провоцирующих факторах и причинах. Самые главные причины поясничного остеохондроза:
- Высокая нагрузка на позвоночник. Возникает у людей следующих профессий: строители, грузчики, профессиональные спортсмены. Поясничный остеохондроз появляется из-за постоянных наклонов и поднятия тяжестей, а также неудобной рабочей позы.
- Избыточный вес. Лишний вес всегда является дополнительной нагрузкой на позвоночный столб, что может спровоцировать разные заболевания.
- Наследственные факторы. Если у кого-то в семье имеются болезни позвоночника, то надо более внимательно отнестись к своему здоровью.
- Травмы позвоночника, даже несильные, которые произошли много лет назад.
- Гормональный сбой, нарушение обмена веществ, заболевания эндокринной системы. Это может плохо влиять на метаболизм позвоночника, что может привести к остеохондрозу.
- Возраст более 45 лет. С годами происходит естественная деформация межпозвоночных дисков.
- Сидячий, малоподвижный образ жизни.
- Неправильный рацион и малое потребление воды.
- Аномальное строение позвоночного столба — дополнительный позвонок в поясничном отделе.
- Регулярное ношение туфель с высоким каблуком, а также неудобной обуви долгое время.
- Беременность. Во время этого состояние возникает большая нагрузка на поясничную область.
- Резкое прекращение интенсивных тренировок.
- Вредные привычки: курение и алкоголь.
- Заболевания ног, при которых появляется перегрузка позвоночного столба – плоскостопие, косолапость и др
- Переохлаждение организма, нахождение на сквозняках.
- Постоянные стрессы.
Симптомы
При симптомах поясничного остеохондроза специалист может в основных случаях понять, какая у пациента патология даже без рентгена. Какие симптомы появляются при остеохондрозе поясничного отдела? Общая температура тела при остеохондрозе поясничного отдела не повышается и не является характерной симптоматикой для этой болезни.
В 80% всех случаев появляется тупая боль в пояснице интенсивного, приступообразного характера, которая может отдавать в шейный и грудной отделы позвоночника. На ранних стадиях боль появляется нечасто, пару раз в год. На последних этапах остеохондроза позвоночника болевой симптом в пояснице не прекращается.
Развитие поясничного остеохондроза происходит медленно. После появления изменений в хрящевой ткани позвоночника и возникновения первых симптомов заболевания могут пройти годы.
Как определить остеохондроз в домашних условиях? При появлении нескольких нижеперечисленных симптомов одновременно, есть вероятность, что у пациента развивается остеохондроз поясничного отдела.
- Болевой синдром усиливается при резких движениях, наклонах, поворотах туловищем.
- Нарушения чувствительности, покалывание в ногах, пояснице и промежности.
- Появление жжения и спазма мышц в пояснице.
- Импотенция у мужчин.
- У женщин – нарушение мочеиспускания, гормональный сбой, проблемы с менструальным циклом, бесплодие.
- Пациенты с диагнозом поясничный остеохондроз избегают наклонов, не спеша садятся или встают.
- Мёрзнут ноги при нормальной температуре окружающей среды.
- Непрекращающееся напряжение в спине.
- Появление варикозного расширения вен на нижних конечностях.
- Высокое потоотделение.
- Депрессивное состояние, высокая утомляемость.
- Люмбалгия – боль в пояснице, отдающая в одну или обе ноги. Симптом появляется постепенно, вплоть до 2-3 дней. Чтобы как-то снизить болевое ощущение, надо принять горизонтальное положение с валиком под поясницей. Если поднять ногу вверх из этого положения, то происходит усиление боли. Движения у больного ограничены, особенно наклоны.
- Люмбаго. В простонародье это называется «прострел» в пояснице. Появляется люмбаго при каком-либо движении, напряжении тела или просто без всяких причин. Люди описывают это состояние как будто им «воткнули кол» в поясницу. Человек замирает в одной позе, при небольшом движении, кашле усиливает болевой синдром. А если у больного прострел появился при наклоне (а это бывает чаще всего), то он попросту не может разогнуться. У больного можно увидеть в пояснице мышечное уплотнение из-за возникшего напряжения.
- Люмбоишиалгия. Боль локализуется в поясничном отделе, отдаёт ягодицы и в ноги по задней поверхности бедра. Характер боли – ноющий, могут возникать прострелы в ноге время от времени. Боль увеличивается при различных движениях, в лежачем состоянии на спине — уменьшается.
Если остеохондроз находится в запущенной стадии, то позвонки могут полностью срастись. При этом у больного наблюдается ограничение подвижности в поясничном отделе позвоночника. Боли практически не беспокоят или полностью проходят.
Отличная статья в продолжение:
Всё о люмбаго: что это такое, симптомы, лечение прострела в домашних условиях
Степени
Во время заболевания врачи различают 4 степени остеохондроза, развивающихся друг за другом.
- Поясничный остеохондроз первой степени. Происходит потеря влаги в межпозвоночных дисках, но их высота не меняется. Жалобы у больного отсутствуют или он чувствует небольшой дискомфорт в пояснице. Определить остеохондроз возможно только при помощи рентгена или МРТ.
- Поясничный остеохондроз второй степени. Появляются трещины в фиброзном кольце поражённого диска, может появиться смещение позвонков. Пациент может чувствовать боль в области поясницы, отдающую в пах или ноги, особенно при физических нагрузках. Возможно ограничение подвижности в нижних конечностях и появление нарушений в работе некоторых органах тела.
- Поясничный остеохондроз третьей степени. Появляется протрузия или межпозвоночная грыжа, нервные окончания и сосуды сдавливаются. Возникают спазмы в мышцах, нарушается нормальное функционирование в органах малого таза, снижается чувствительность в ногах. Разрушительные процессы в тканях спины становятся необратимыми. Возникает сильная боль в пояснице, которая не зависит от физической нагрузки на позвоночник.
Важно! Если остеохондроз вовремя не начать лечить, то он может привести к инвалидности.
- Поясничный остеохондроз четвёртой степени. Этот период течения болезни не поддаётся лечению. Межпозвоночные диски полностью деформированы, вместо них появляются рцы. Формируются грыжи, протрузии, остеофиты (костные наросты на позвонках). Позвонки сближаются друг с другом и постепенно разрушаются. Теряется подвижность позвонков. Если произойдёт сдавливание спинного мозга, то возможен паралич ног.

Обратите внимание! При первой и четвёртой степени остеохондроза пациент не ощущает боли в пояснице.
Отличная статья в тему:
Какой врач может выявить поясничный остеохондроз?
Как определить остеохондроз поясничного отдела? Рассмотрим, какие врачи лечат и диагностируют поясничный остеохондроз.
- Терапевт. Этот специалист является универсальным. Он внимательно выслушивает жалобы пациента и направляет его к тем врачам, которые занимаются болезнями позвоночника. Терапевт не специализируется на лечении опорно-двигательной системы.
- Хирург-ортопед. По логике, именно он должен выявлять поясничный остеохондроз. Ортопед занимается только заболеваниями позвоночника. Специалист должен направить пациента на рентген или другие исследования, потом установить правильный диагноз и назначить курс лечения.
- Невропатолог (невролог). Так уж повелось, что именно этот врач диагностирует и лечит остеохондроз. Это связано с тем, что при этом заболевании всегда появляется корешковый синдром – это сдавливание нервных окончаний, что ведёт к развитию боли. Невролог обычно сразу же выдаёт направление на анализы, МРТ или другую инструментальную диагностику, чтобы понять степень поясничного остеохондроза и назначить правильное лечение. Также он выписывает больничный пациенту.
- Вертебролог. Этот врач занимается диагностикой и лечением всех заболеваний позвоночника. Если есть возможность, то лучше обратиться к нему.
Отличная статья в продолжение:
Вся правда о больничном листе при остеохондрозе: количество дней, условия, оформление
Сбор первоначальных данных (анамнеза)

Врач внимательно выслушивает все жалобы пациента и может задать следующие дополнительные вопросы:
- Подробное описание всех симптомов, таких как характер, боли, онемение, бессонницы, одышка, высокое давление и других.
- Точное расположение болевого синдрома?
- Сколько по времени длилась боль и когда она была в последний раз?
- При каких обстоятельствах возник болевой симптом?
- Как удалось снизить симптомы?
- Лечился ли пациент самостоятельно, какой эффект это принесло?
- Как часто возникают симптомы?
- Были ли когда-нибудь травмы спины?
- Есть ли у родных болезни позвоночника?
Специалист может задать и другие личные вопросы:
- Условия работы и проживания.
- Какой образ жизни у больного.
- Как питается больной.
- Имеются ли вредные привычки: курение и алкоголизм.
- Часто ли пациент поднимает тяжести.
После сбора данных врач приступает к осмотру больного.
Физиологический осмотр
Как выявить остеохондроз с помощью физиологического осмотра у невролога? При поясничном остеохондрозе обследование пациента проводится в стоячем положении:
- При боковом осмотре выявляется стадия искривления позвоночника – сколиоз, лордоз или кифоз. Если имеется прогиб позвоночника вперёд, то это может указывать на остеохондроз.
- Производится пальпация (ощупывание при помощи рук врача) поясничного отдела на наличие костных отростков на позвонках и появление боли в тех или иных областях. Также возможно использование молоточка для определения болезненных мест и рефлексов (перкуссия).
- Уточняется наличие напряжения мышц спины и конечностей.
- Проверяется, может ли больной совершать наклоны, повороты. Не ограничены ли у него движения, какая у него походка.
- Осматриваются кожа пациента на наличие покраснений и воспалений.
- Выявляется, нет ли защемления нерва в поясничной области.
- Вес, высота и телосложение также являются важными факторами в осмотре.
После физиологического осмотра пациента направляют на один из видов инструментальной диагностики, которая проводится с помощью специальных аппаратов. Критерии диагностики поясничного остеохондроза определяет только специалист. Рассмотрим более подробно, как диагностируют остеохондроз поясничного отдела.
Рентгенография поясничного отдела
Это метод лучевой диагностики, с помощью которой при помощи рентгеновских лучей делается засвечивание тела человека. Рентген поясницы делают в двух проекциях: боковой и задней. Также проводят рентген при сгибании и разгибании поясницы – это называется функциональное рентгенологическое исследование.
Важно! На начальной стадии поясничного остеохондроза болезнь выявляется только случайным образом.
Вот что можно обнаружить на рентгеновском снимке, указывающее на развитие остеохондроза:
- Изменение высоты или формы позвонков.
- Сужение промежутков между позвонками.
- Наличие солевых отложений в тканях межпозвоночного диска и костных разрастаний в позвонках (остеофитов).
- Подвижность в отдельных позвонках. При остеохондрозе его положение не меняется при наклонах и разгибании позвоночника.
В настоящее время рентген является устаревшим методом диагностики, и врачи чаще используют КТ и МРТ в определении остеохондроза.
Также могут ввести контрастное вещество в ткани, диски и позвонки, чтобы лучше исследовать изменения в пояснице. Такие процедуры различаются по месту введения контраста и называются миелографией, дискографией или ангиографией.
Как распознать остеохондроз поясничного отдела самостоятельно на снимке? В основных случаях на снимке можно рассмотреть отсутствие или сужение просветов между позвонками, которые имеются между другими областями. Это один из признаков остеохондроза – стёршийся межпозвонковый диск.

Плюсы рентгенодиагностики:
- низкая стоимость: от 600 р.;
- широкая распространённость в поликлиниках.
Минусы:
- относительно невысокое качество изображения в сравнении с МРТ и КТ;
- на снимках видны только внешние перемены в позвоночнике;
- присутствует вредное излучение.
КТ поясничного отдела
Компьютерная томография работает по принципу рентгена, но качество снимков значительно выше и информативнее. КТ выполняется при помощи томографа открытого или закрытого типа. Далее сканер делает множество рентгеновских снимков, а изображение выводится на монитор Длительность процедуры 10 минут. При процедуре в кабинете находится только один пациент.
Повторно КТ разрешено делать только через год. Иногда пациенту также могут ввести контрастное вещество в позвонки, как и при рентгене, чтобы получить больше информации.
КТ проводят только в некоторых случаях, если не могут ничего определить при помощи рентгена, поскольку при процедуре можно получить дозу облучения.
Что можно выявить при помощи компьютерной томографии, чтобы определить остеохондроз:
- изменения в межпозвоночных дисках;
- межпозвоночные грыжи или протрузии;
- состояние позвонков, сосудов, нервных окончаний;
- костные разрастания.
Запрещено делать компьютерную томографию:
- маленьким детям;
- при опухолях;
- женщинам при лактации и беременности.
Плюсы КТ:
- более детальный снимок по сравнению с рентгеном;
- малое время процедуры в сравнении с МРТ;
- относительно небольшая цена в сравнении с МРТ – от 3000 р.
Минусы КТ:
- более вредное излучение, чем у рентгена;
- цена гораздо выше, чем у рентгена.
Как выявить поясничный остеохондроз на КТ? Снимки компьютерной томографии можно изучить самостоятельно.
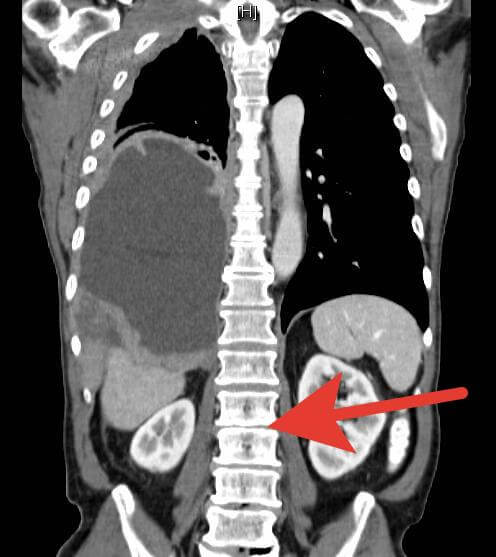
МРТ поясничного остеохондроза
Магнитно-резонансная томография – это эталон в диагностировании поясничного остеохондроза, потому что является безопасной и очень точной процедурой.
Как проводят МРТ? Пациента ложится на стол, который вкатывается в камеру томографа. Электромагнитные волны, проходя через тело человека, и на мониторе появляется послойное изображение позвоночника. Длительность томографии 20-30 минут.

Что можно выявить при помощи магнитно-резонансной томографии, чтобы определить остеохондроз:
- межпозвоночную грыжу или протрузию и её точное расположение. Обнаружить эти нарушения можно даже на раннем этапе;
- силу сдавления нервных окончаний;
- все нарушения, которые не смогли выявить на рентгене и КТ;
- нарушение кровообращения в спинном мозге;
- выявление опухолей даже на раннем этапе развития;
- состояние сосудов, межпозвоночных дисков, артерий и позвонков.
МРТ – самый лучший метод диагностики поясничного остеохондроза, и его очень часто назначают врачи, несмотря на его цену.
Кому нельзя проводить МРТ:
- беременным женщинам в первый триместр;
- при наличии у пациента кардиостимулятора или металлических предметов;
- дети, которые не могут долгое время усидеть на одном месте;
- при наличии клаустрофобии. Это фобия закрытого пространства. Связано это с тем, что процедура проходит в замкнутом пространстве долгое время.
Плюсы:
- очень высокий уровень точности и детализации снимков;
- безопасно для организма;
- выявляются все нарушения, которые невозможно установить при помощи рентгенографии и компьютерной томографии.
Минусы:
- высокая стоимость – от 6000 р.;
- малая распространённость в городах.
Самостоятельно определить остеохондроз на снимках сложно, но кое-что рассмотреть иногда возможно.
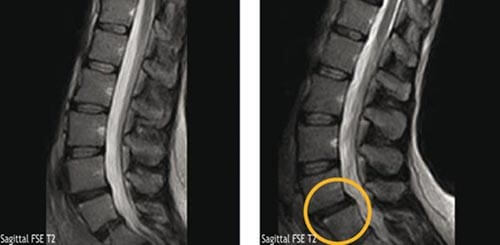
Анализы
Обычно направления на сдачу анализов крови и мочи выдаётся в тот день, когда больной обратился за помощью.
- Общий анализ крови и мочи.
- СОЭ — скорость оседания эритроцитов.
- Суточный объём мочи. При отёках и сдавливании артерии количество мочи становится меньше.
- Объём кальция в крови.
Возможен ли остеохондроз при повышенной СОЭ? При неосложнённом остеохондрозе СОЭ не увеличивается. Если у пациента постоянно высокий уровень скорости оседания эритроцитов, то лучше записаться к ревматологу для диагностирования ревматических болезней типа болезни Бехтерева.
Осложнения поясничного остеохондроза
Если вовремя не лечить остеохондроз поясничного отдела, то могут появиться серьёзные заболевания и осложнения:
- межпозвонковая грыжа, протрузия;
- грыжа Шморля – погружение межпозвонкового диска внутрь тела позвонка. Отличная статья, в которой можно подробнее узнать об этом заболевании: Вся информация о грыже Шморля: виды, симптомы, лечение;
- радикулит – воспалительные процессы в нервных корешках;
- мигрень, головная боль;
- стеноз спинномозгового канала – его сужение;
- ишиас – боль в ягодицах и ногах из-за повреждения седалищного нерва;
- ВСД — вегетососудистая дистония. Это сбой в вегетативной нервной системе человека, при котором прыгает артериальное давление, постоянно болит голова, появляется головокружение и потемнение в глазах;
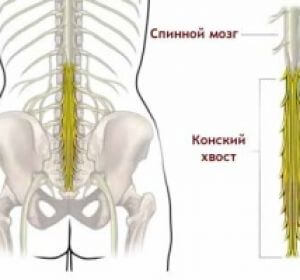
- сдавливание пучка нервных корешков в поясничном отделе — синдром «конского хвоста». Это приводит к невыносимой боли, частичному или полному нарушению двигательной функции, вплоть до паралича ног.
Лечение
На ранней стадии заболевания следует проводить традиционное лечение, в которое входят медикаменты, физиотерапевтические мероприятия, массаж, лечебная физкультура. Также можно воспользоваться альтернативными способами лечения, такими как иглоукалывание, рецепты народной медицины, мануальная терапия.
При впервые возникшей острой боли в поясничном отделе надо как можно скорее записаться к врачу, чтобы исключить аппендицит, почечные колики или другую болезнь, при которой требуется немедленная медицинская помощь.
При запущенной стадии остеохондроза обычно применяют хирургическое вмешательство.
Для достижения максимального лечебного эффекта надо проводить лечение в комплексе, сочетая многие способы терапии.
Медикаментозное лечение поясничного остеохондроза
Этот способ лечения направлен на:
- снятие болей и воспаления;
- устранение напряжённости в мышцах;
- уменьшение отёков;
- восстановление кровообращения и обмена веществ в мягких тканях;
- улучшение питания головного мозга.

Чтобы снять обострение поясничного остеохондроза, применяют следующие виды препаратов:
НППС — нестероидные противовоспалительные средства. Они оказывают обезболивающее и противовоспалительное действие, снижает местное повышение температуры. В первые дни лечения ставят уколы Мовалиса 1-2 раза в сутки. Далее принимают НППС в форме таблеток — Диклофенак, Ортофен, Нурофен. Курс лечения 14-21 день. Возможно одновременное применение мазей или гелей, содержащих диклофенак.
Миорелаксанты. Этот тип препаратов расслабляет напряжённые мышцы. Если напряжение очень сильное, то ставят инъекции Мидокалма 2-3 дня, а затем переходят на таблетированные формы миорелаксантов – Сирдалуд или Мидокалм. Дозировку надо увеличивать постепенно. Примерный срок лечения составляет 1 месяц.

После устранения острой фазы заболевания надо продолжать лечения, используя следующие типы лекарств.
Хондропротекторы. Восстанавливают хрящевую ткань и останавливают её разрушение. Можно принимать как в виде инъекций – Мукосат, Артепарон, так и в виде таблеток – Структум, Хондроксид. Курс лечения составляет от 1 до 4 месяцев.
Витамины В1, В2, В6, Е. Они улучшают проходимость нервных импульсов в позвоночнике, улучшают обмен веществ. Витамины назначаются в виде уколов, ставят не менее 10 дней.
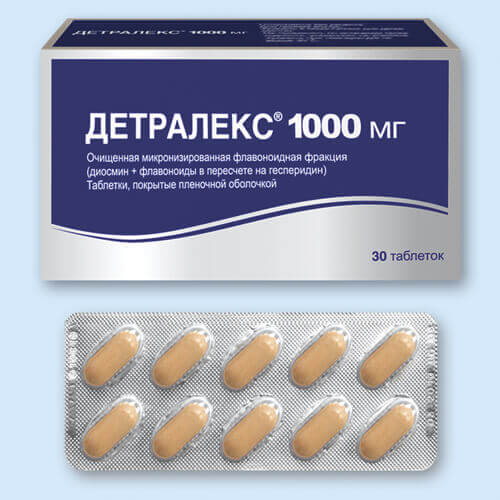
Ангиопротекторы. Улучшают кровообращение в артериях и венах, состояние мышц, восстанавливают обмен веществ. В основном принимают таблетки Детралекс или Флебодиа. Курс лечения от 30 до 90 дней.
Глюкокортикостероиды. Снимают отёки и воспаления, усиливают эффект НППС и миорелаксантов. Назначаются инъекции – Дипроспан, Флостерон или таблетка – Преднизолон. Курс лечения от 3 дней до 2-3 недель.
Физиотерапия
Физиопроцедуры ускоряет выздоровление пациента, усиливают лечебное действие обезболивающих препаратов. Также их назначают предотвращения ремиссии — повторного обострения.
Электрофорез. Восстанавливает обмен веществ и кровообращение в повреждённых тканях и связках.

Иглоукалывание (акупунктура). При помощи иголок происходит воздействие на биологически активные точки, тем самым улучшая кровообращение, снимая воспаление и улучшая обменные процессы в тканях.
Магнитотерапия. Процедуры снимают боли и воспаления, улучшают проходимость нервных импульсов, восстанавливают метаболизм.
Мануальная терапия и массаж. Курс лечения направлен на восстановление подвижности, снижения болевых ощущений и предотвращение повторного обострения поясничного остеохондроза.
Вытяжение позвоночника (тракция). Лечение направлено на улучшения подвижности в поясничном отделе, снижение появления риска осложнений, снижение боли.
Грязелечение. Пелоидотерапия направлена на снижение болевых синдромов и спазмов в мышцах.
Лазеротерапия. Ускоряет заживление тканей спины, устраняет боль, воспаление и отёки.
Термотерапия. Процедуры обладают обезболивающим действием, восстанавливают лимфоток и кровообращение в сосудах, ускоряют регенерацию в хрящевой ткани, снимают воспаления.
Лечебный пояс для спины. Растягивающий пояс предназначен для снятия боли в спине и пояснице. Пояс выполнен с учетом особенностей строения позвоночника, позволяет вытягивать позвонки, увеличивая межпозвоночное пространство. Это ведёт к полному устранению боли и воспаления. При регулярном использовании пояса ткани между позвонков быстрее получают питательные вещества, ускоряется кровообращение.
Как правило, больному могут назначить либо одно, так и несколько физиопроцедур в зависимости от течения остеохондроза. Курс процедур составляет 2 недели. Физиопроцедуры следует повторять несколько раз в год. Это предотвратит повторное появление обострения и снизит развитие патологии.
Отличная статья в тему:
ТОП 5 поясов для спины при болях в пояснице: виды, как носить
Хирургическое лечение
Оперативное вмешательство назначают, когда традиционные методики не принесли ожидаемого эффекта. В основных случаях проводят удаление грыжи позвоночника – одно из последствий поясничного остеохондроза, причём пациент может ходить уже на третий день. А вообще видов операций существует немало.
Существуют также операции по замене межпозвоночного диска искусственным имплантатом. Это позволяет увеличить расстояние между позвонками и предотвратить дальнейшее развитие заболевания.

Обязательно прочитайте хорошую статью:
ЛФК – лечебная физкультура
Цель лечебных упражнений – улучшение работы позвоночника и укрепление мышечного корсета. Чем здоровее будет спина, тем меньше проблем возникнет в будущем. Самые лучшие методы лечебной гимнастики:
- выполнение ежедневной зарядки;
- плавание на спине;
- йога;
- упражнения в тренажёрном зале.
Дома можно выполнять специальные комплексы ЛФК, например, с обручем. Главное, чтобы действия совершались без резких движений, а занятия выполнялись регулярно.
Видео: МИНИ-КОМПЛЕКС ДЛЯ ПОЯСНИЦЫ в подострый период. Поясничный остеохондроз. ЛФК для поясницы.
Профилактика
Если выполнять все рекомендации врача и профилактические мероприятия, то можно надолго забыть о болях в пояснице. Основные советы пациентам с остеохондрозом поясничного отдела:
- Снизьте вертикальные нагрузки на позвоночник.
- Следите за осанкой во время поднятия предметов и сидения за рабочим местом.
- Как можно чаще меняйте положение тела во время работы.
- Меньше поднимайте тяжести, а если это происходит, то делайте это без резких движений.
- Не допускайте травматизма позвоночника и спины.
- Спите только на ортопедическом матрасе средней жёсткости.
- Одевайте поддерживающий корсет, если спине тяжело справиться с какой-либо работой.
- Избегайте переохлаждений и сквозняков.
- Организуйте правильное питание. Избегайте употребления картофеля, риса, пшеницы, сахара, жареной пищи. Кушайте больше каш, молочных продуктов, мяса, бобовых, яйца, рыбу.
- Пейте не менее 2 литров воды в день. При правильном питании это не вызовет отёков.
- Больше плавайте и занимайтесь йогой.
- Избегайте стрессовых ситуаций.
- Исключите из своей жизни вредные привычки – курение и алкоголь.
- Женщинам следует отказаться от обуви на высоком каблуке.
Отзывы о лечении
Алексей, 56 лет
Сильно облегчил своё состояние при помощи массажа и смены рациона. Главное – найти хорошего массажиста. У меня было очень тяжёлое состояние – даже ноги отнималась. Также эффективно помогают массажные банки, которые устраняют застои в спине.
Прошёл только один курс массажа зимой, стал меньше есть вредной еды и всю весну плавал в бассейне. К лету состояние сильно улучшилось, всё восстановилось.
Михаил, 39 лет
У меня имеется остеохондроз во всех отделах, в том числе и поясничном. Сходил к неврологу на приём – выписали обезболивающие уколы и новокаиновые блокады. Снимается боль временно, да и побочных эффектов много. Аппликатор Кузнецова тоже довольно хорошо унимает боль и усиливает кровообращение. Массаж – проводить обязательно, главное, чтобы он был грамотным. Из физиопроцедур хорошо снимает боль амплипульстерапия.

Для себя я открыл простую истину – надо заниматься ЛФК каждый день по 15-20 минут в день. Как только пройдёт обострение, надо сразу же гулять, двигаться и выполнять упражнения, без пропусков. Однажды я перестал заниматься гимнастикой – и неприятное ощущение в пояснице вернулось. Не запускайте остеохондроз – осложнения могут быть очень серьёзными!
Отличная статья в тему:
Целительная сила аппликатора Кузнецова при остеохондрозе
Жанна, 38 лет
После рождения ребёнка появился поясничный остеохондроз – не могла разогнуться при наклоне. Кто лечит позвоночник? Именно в моём случае это невропатолог. Невролог выписал инъекции Диклофенака и витаминов B6. Обезболивающие уколы ставили пять дней, а витамины десять. Стало легче, боль унялась. Чтобы не допустить повторного обострения стала выполнять каждый день комплекс упражнений:
- Стоя на четвереньках, одновременно поднять левую руку и правую ногу. Секунд 20 застыть в этом положении, затем поменять конечности и так же замереть. Повторить 3 раза.
- Встать на четвереньки, руки должны быть неподвижные, а таз максимально наклонять вправо-влево. Выполнить 5 раз.
- Встать на колени, руки вытянуть и положить на стул. Двигать тазом назад-вперёд. Повторить 10 раз.
Комплекс упражнений абсолютно безопасен на ранней стадии остеохондроза. Если делать это каждый день, то результат вы точно почувствуете. Откажитесь от солёной и жирной пищи, тяжести не поднимайте.
Алексей, 36 лет
У меня появилось напряжение в нижней части спины, которое усиливалось при сидячей работе. Появилось подозрение на грыжу, но оказалось, что это хондроз поясницы, как определили на диагностике.
Как узнать что у тебя остеохондроз? Появляются ноющие и стреляющие боли в пояснице, отдающие в ногу. Чтобы поставить верный диагноз придётся посетить невролога, ортопеда и ревматолога, причём такой круг почёта придётся совершить не один раз.
Много раз делали рентген поясничного отдела в поликлинике бесплатно. Если врач грамотный, то он всё сможет выявить. Если хотите сделать МРТ – то делайте в платной клинике. Главное сделайте МРТ сразу пояснично-крестцового отдела, чтобы сэкономить деньги.
Как лечить поясничный остеохондроз? Любые нестероидные противовоспалительные средства плюс миорелаксанты в инъекциях. К этому добавляет витамины группы B. После надо пройти физиопроцедуры – электрофорез или фонофорез с гидрокортизоном, а также магнитотерапию. Это основной комплекс лечения.
Если есть деньги, то можно использовать дополнительные методы лечения. Можно пройти курс ЛФК, но только с врачом, а не в домашних условиях самостоятельно. Хорошо помогает курс массажа. Если будете лечиться в санатории, то эффективны грязевые аппликации, вытяжение позвоночника под водой и на специальной кровати, хвойные и жемчужные лечебные ванны, иглоукалывание и апитерапия (лечение при помощи пчёл).
Чтобы не дать остеохондрозу вновь обостриться, то надо менять образ жизни. Как можно чаще ходить, сидеть реже. Выполняйте регулярно лечебные упражнения хоть с тренером, хоть самостоятельно. Ежедневная гимнастика всегда даст лечебный эффект. Не толстейте, меньше ешьте. Не поднимайте тяжёлые вещи. Постоянно пейте витамины и добавки к пище. Запомните — только комплексный подход даст желаемый результат.
Подведём итоги. Остеохондроз поясничного отдела позвоночника всегда выдаёт себя болью в пояснице, напряжением в мышцах и защемлением нервных корешков. При правильной, а главное своевременной диагностике можно быстро выявить заболевание и начать подходящее лечение.
Если болезнь будет в запущенной форме, то она может привести к появлению межпозвоночной грыжи, сильному болевому симптому в мышцах спины, а также сдавливанию позвоночного канала. А это в свою очередь приведёт к потере чувствительности в ногах, развитию патологий в крестцовом отделе и разрушению межпозвоночных дисков и позвонков. Это прямой путь к инвалидности (паралич ног).
Самый лучший способ диагностики – это сочетание осмотра пациента врачом, КТ или МРТ. Главное, чтобы врач был высшей квалификации. А лечение проводить надо только в комплексе, иначе эффект будет небольшим, и обострение вернётся. Будьте здоровы!






Существует отличный способ избавиться от остеохондроза при помощи массажных кроватей «Нуга бест». Полтора года посещения салона дали великолепные результаты. Я избавилась от всех проблем в позвоночнике. Теперь трудно поверить, что не могла на спине полежать и 5 минут, а сейчас сплю только на спине всю ночь.