В статье – подробно о боли при остеохондрозе поясничного отдела позвоночника, как болит поясница при этой болезни, куда отдаёт, сколько болит, как снять обострение, методы медикаментозного лечения, как помочь в домашних условиях, осложнения, прогноз лечения и профилактика.
В отношении поясничного остеохондроза наблюдается неутешительная статистика: 30% пациентов являются временно нетрудоспособными, а 1 из 10 больных становится инвалидом. Основная причина – грыжа межпозвоночного диска, которая является частым осложнением деструктивного заболевания позвоночника.
Характерным симптомом патологии спины является сильная боль в пояснице, распространяющаяся в ногу по вине сдавленного нерва. Чтобы предотвратить тяжёлое состояние, рекомендуется обращаться к врачу и начинать лечение при появлении первых признаков дегенерации хрящевой ткани.
Этапы развития остеохондроза
Структурные изменения в тканях позвонков, связок и межпозвонкового диска, лежат в основе одного из самых распространённых заболеваний скелетной оси человека (позвоночника). Поясничный остеохондроз встречается у мужчин и женщин старше 40 лет.
Именно в этом возрасте начинаются дистрофические изменения, характеризующиеся обезвоживанием и расслоением хрящевой ткани. Со временем диск деформируется, становится тонким, утрачивая амортизирующую функцию. В результате расстояние между позвонками уменьшается, костная ткань разрастается, образуя остеофиты.
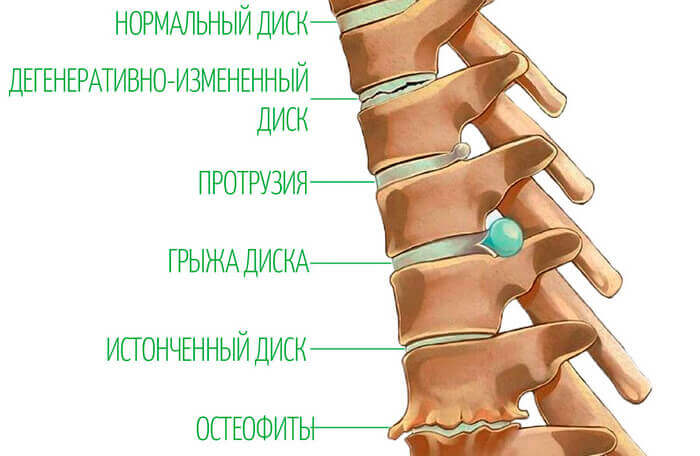
Прогрессируя, деструктивные процессы приводят к разрыву фиброзного кольца (внешней оболочки хрящевого диска), «выходу» пульпозного ядра (сердцевины) с последующим формированием грыжевого выпячивания, дегенерации связочного аппарата, в том числе задней продольной связки.
Межпозвонковая грыжа – признак запущенного остеохондроза, которая наравне с остеофитами может приводить к защемлению нервных окончаний спинного мозга. Следствием патологической компрессии является интенсивная боль в пояснице, отдающая в ногу.
На терминальной стадии болезни тела позвонков деформируются, а иногда сращиваются. Позвоночник искривляется, а множественные костные наросты становятся причиной ограничения подвижности, а также хронического болевого синдрома.
Главные причины
Самая значительная ежедневная нагрузка на позвоночник приходится на область поясницы. Это является одним из факторов, провоцирующих развитие остеохондроза поясничного отдела позвоночника. К другим причинам относится:
- малоподвижный образ жизни;

Гиподинамия — одна из главных причин поясничного остеохондроза - хронический дефицит витаминов, микроэлементов как следствие неправильного питания;
- нарушение осанки, слабый мышечный корсет спины;
- травматические повреждения;
- переохлаждение;
- непосильные нагрузки при профессиональных занятиях спортом или во время выполнения трудовых обязанностей;
- гормональные нарушения;
- заболевания эндокринной системы;
- нарушение обменных процессов, плохое усвоение кальция;
- сильные стрессовые потрясения.
Основные симптомы
Специалисты отмечают, что остеохондроз позвоночника приводит к появлению симптоматики, связанной с изменениями в позвоночных структурах, признаков повреждения нервной и сосудистой ткани.
Вертебральные (позвоночные) признаки:
- деформация позвоночного столба – сколиоз, усиление поясничного лордоза;
- напряжение мышц в нижней части спины;
- ограничение подвижности;
- боль в пояснице.

Симптомы, не связанные с поражением сегментов позвоночника, делятся на 2 группы:
- Рефлекторные:
- утренняя скованность мышц спины;
- интенсивный болевой синдром после нагрузки;
- нарушение чувствительности нижних конечностей;
- онемение пальцев на ногах,
- жжение, покалывание на коже;
- нарушение походки, координации;
- бессонница, раздражительность;
- быстрая утомляемость;
- повышается потоотделение;
- сбои в работе органов малого таза: кишечника, мочевого пузыря, половых органов.
- Корешковые
- уменьшение выраженности, отсутствие рефлексов;
- слабость мышц;
- нарушение чувствительности на участке, нервную проводимость которого обеспечивает повреждённый нервный корешок.
Сопутствующая симптоматика может проявляться нетипичными признаками:
- нарушением работы ЖКТ, дыхательной системы, если дополнительно повреждён грудной отдел;
- головной болью, головокружением, шумом в ушах при остеохондрозе шейного отдела позвоночника.
Куда отдаёт боль при поясничном остеохондрозе?
В зависимости от локализации и причины появления, болевые ощущения имеют различный характер. Если болезненность возникает в результате повреждения хрящевой и костной ткани позвоночника, она беспокоит больного при наклонах, резких движениях, после длительного нахождения в неудобной позе, а в покое уменьшается. Резкая боль может появиться после чихания или надрывного кашля. Нередко отмечаются жалобы на отражённые боли в ногах.
С учётом первопричины основного проявления остеохондроза, болевые импульсы распространяются на окружающие ткани, внутренние органы, участки опорно-двигательного аппарата:
| Вид болевого синдрома | Причина | Иррадиация боли |
|---|---|---|
| Корешковый | Появляется при нестабильности сегментов позвоночника вследствие дистрофии межпозвоночного диска. В результате на нервные стволы оказывается компрессионное воздействие. | При ходьбе появляется острая боль сверлящего характера в бедре, голени, колене и стопах. |
| Ишемический | Синдром связан с передавливанием кровеносного сосуда, расположенного около нервных корешков. Болевая реакция возникает в ответ на нарушение кровообращения, питания тканей. | На начальном этапе боль беспокоит редко, при длительном течении становится хронической. В дальнейшем развивается перемежающая хромота, когда боль проходит при отдыхе со сменой положения тела, а при ходьбе возобновляется. Отмечается иррадиация боли в ягодицы, паховую область и по внутренней поверхности бедра. |
| Вертебральный | Раздражение болевых рецепторов связано с деформацией позвоночника – нарушением осанки, сколиозом, кифозом в грудном отделе, лордозе в поясничном, шейном отделе позвоночника. | Временной промежуток болезненности увеличивается постепенно. Боль усиливается при длительных нагрузках, исчезает во время отдыха. |
| Рефлекторный | Возникает при поражении нервов и спинномозгового корешка. | Боль резкая, пронзительная, может распространяться на переднюю или заднюю поверхность бедра. В некоторых случаях переходит на голень, достигая стопы и кончиков пальцев. |
Какие боли и как болит спина при остеохондрозе
Тяжесть патологии и расположение поражённого позвонка влияют на характер болевого синдрома. Существует следующие разновидности:
- Люмбаго – прострел в пояснице. Резкая пронзительная боль, которая возникает внезапно, заставляет больного принять вынужденное положение тела. Обычно это полусогнутое состояние с наклоном туловища вперёд.
- Люмбалгия – ноющая боль умеренной интенсивности, которая сменяется периодами обострения. При отсутствии адекватного лечения со временем перерастает в хроническую сильную боль.
- Люмбоишиалгия – болезненность, возникающая в пояснице, иррадиирующая в заднюю поверхность бедра. Внезапная боль сопровождается вынужденным положением тела, ограничением подвижности в нижней части спины и поражённой конечности.
Согласно многолетним наблюдениям отмечается, что сужение межпозвонкового отверстия и дегенеративно-дистрофические изменения в дисках и сегментах позвоночника L1-L2 и L2-L3 встречается очень редко. В большинстве случаев заболевание распространяется позвонки, расположенные ниже.
| Локализация | Основные признаки | Распространение и характер боли |
|---|---|---|
| L3-L4, спинномозговой нерв – L4 | Слабый коленный рефлекс: при лёгком ударе по сухожилию под надколенником, нога рефлекторно не выпрямляется. | Болевой синдром сопровождается лёгким онемением, снижением чувствительности по передней поверхности бедра. |
| L4-L5, нерв – L5 | Пациент не может оторвать от поверхности большой палец и стопу. В положении стоя не может удержаться, стоя на пятке. | Боль и неврологическая симптоматика берет начало в пояснице, распространяясь на ягодицу, боковую часть бедра. Переходит на переднюю часть голени, доходит до первых трёх пальцев стопы. |
| L5-S1, нерв – S1 | Слабость в икроножных мышцах, больной не может удерживать вес тела, стоя на «носочках». | Верхней точкой болевого синдрома является ягодица. Далее импульс проходит по задней поверхности бедра, голени, боковой части стопы, заканчивается на дистальной фаланге мизинца. |
Сколько может болеть остеохондроз поясничного отдела?
При начальных изменениях болевой синдром длится недолго и носит умеренный характер. Длительность приступа, выраженность боли увеличивается по мере прогрессирования патологического процесса. На последних стадиях болезненность не проходит после продолжительного отдыха, приобретая постоянный характер.
Приступ люмбаго может продолжаться от 3 дней до 1 месяца.

У 10% пациентов острая боль не прекращается более 3 месяцев, переходит в хроническое течение. Люмбалгия протекает с разной интенсивностью:
- в форме острого приступа – 5 дней до 1 недели;
- подострая фаза – от 2 недель до нескольких месяцев;
- хроническая – слабо выраженная болезненность постоянного характера.
При обострении люмбоишиалгии человек тяжело переносит жгучую боль, но к счастью она длится недолго – от нескольких минут до пары часов, но может затянуться на нескольких дней. В период ремиссии интенсивность болевых ощущений значительно уменьшается, но доставляет неприятный дискомфорт, ухудшает качество жизни больного.
Диагностика
Чтобы распознать болезнь, врачу требуется провести комплексное обследование. Предварительный диагноз устанавливается на основании первичного осмотра пациента, сбора анамнеза.
Клиническая картина оценивается по следующим данным:
- описание жалоб больного;
- характер, интенсивность болей;
- начало появления первых симптомов;
- были ли ранее травмы;
- наличие сопутствующих заболеваний суставов, плоскостопия;
- характер образа жизни, род занятий.
Визуальное и физикальное обследование включает:
- оценку состояния опорно-двигательного аппарата;
- наличие деформации позвоночного столба, расположение тазовых костей;
- уровень двигательных возможностей;
- пальпация поражённого участка для обнаружения отёков, болезненности, мышечных спазмов;
- перкуссия (выстукивание) для определения иррадиации боли;
- выявление расстройства чувствительности путём покалывания иголочкой.
Провокационные тесты для диагностирования поясничного остеохондроза:
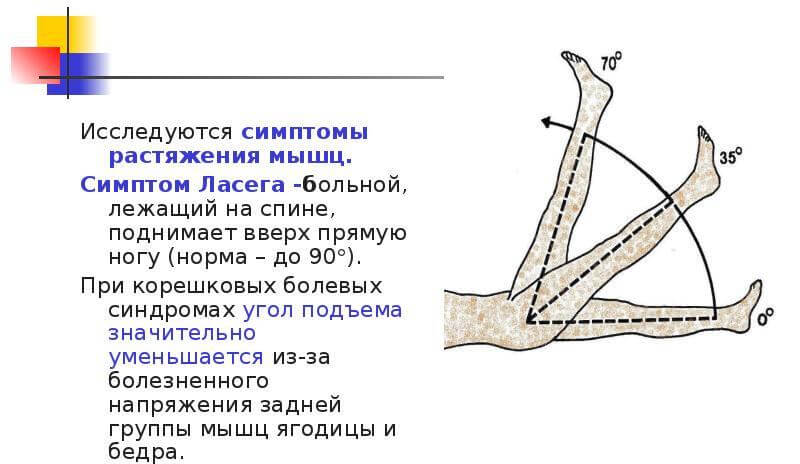
- Симптом Ласега: больной лежит на спине, врач сгибает его больную ногу в коленном и тазобедренном суставе. При разгибании конечности в колене, боль появляется в пояснице, отдаёт в ногу.
- Симптом Дежерина: доктор просит напрячь мышцы живота. В результате возникают болевые ощущения в нижней части спины.
- Симптом Нери: резкий наклон головы к груди сопровождается болью в поясничном отделе.
Инструментальные и лабораторные методы исследования:
- Рентгенография – выявляет изменения костной ткани, деформации позвоночника, его сегментов.
- МРТ – проводится для оценки мягких тканей. Позволяет рассмотреть хрящевой диск, а также мышцы и связки, выявить грыжи, протрузии.
- Анализ крови.
Окончательные выводы и составление тактики лечения делается на основании результатов всех обследований и анализов пациента.
Обязательно прочитайте хорошую статью:
3 лучших метода диагностики поясничного остеохондроза
Первая помощь: что делать при острой боли
При появлении пронзительного болевого синдрома, предусмотрен следующий алгоритм доврачебной помощи:
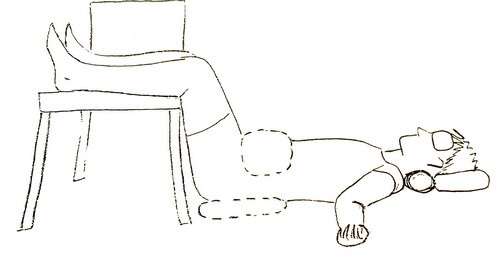
- После прострела рекомендуется лечь на спину, чтобы поверхность была жёсткой. Принять позу, которая поможет уменьшить выраженность боли, снять мышечное напряжение. Обе ноги согнуть в коленях, подтянуть к животу. При этом постараться расслабить поясницу и прижать её к твёрдой поверхности.
- После первого упражнения лечь на здоровый бок, желательно на стол или твёрдый диван. Ногу, которая наверху, свесить с дивана, а голову и плечевой пояс развернуть в другую сторону. Если поза принята правильно, больной чувствует натяжение мышц спины на поражённой стороне. Под талию желательно подложить небольшую подушку. В таком положении нужно задержаться на 10 минут.
- Для купирования болевого синдрома можно принять анальгетик или НПВС:
- Кеторолак;
- Кетанов;
- Баралгин.
- Дополнительно нужно выпить спазмолитическое средство:
- Но-шпа (аналог – Дротаверин);
- Дибазол.
- Для уменьшения боли на местном уровне используются мази и гели:
- Найз, Фастум гель – в первые 3 часа;
- Випросал, Наятокс;
- можно приклеить горчичники или перцовый пластырь на область поясницы.
В первые сутки рекомендуется придерживаться разгрузочной диеты. В течение дня можно съесть 1 кг яблок, выпить 1 л кефира. Врачи называют голод экстремальным анальгетиком. Выполняя все эти действия, даже если боль притупилась и стала терпимой, нельзя забывать о необходимости немедленного обращения к врачу.
Хорошая статья в продолжение:
Когда следует вызвать врача?
Появление резкой острой боли в пояснице уже является показанием для обращения к специалисту. Многие из пациентов начинают устранять приступ обострения самостоятельно в домашних условиях. Если проводимые манипуляции не приносят должного эффекта в течение 2-3 дней, вызов врача обязателен.

Хотя ортопеды советуют записываться на приём при появлении первых неприятных симптомов. Ранняя диагностика, а также своевременно начатое лечение, может уберечь больного от прогрессирования деструктивной патологии.
Особенности консервативного лечения
В большинстве случаев при поясничном остеохондрозе назначается безоперационная терапия. Основная цель её проведения – избавление от симптомов, торможение патологического процесса. Для этого применяются:
- медикаментозные средства;
- физиотерапия;
- лечебная гимнастика;
- массаж;
- мануальная терапия;
- вытяжение позвоночника;
- иглоукалывание;
- гирудотерапия — лечение медицинскими пиявками.
Одновременно с лечебными процедурами пациент должен ограничивать нагрузку на позвоночник. Для этого применяются пояснично-крестцовые корсеты и амортизирующие стельки.
Корсет подбирается с учётом роста, характера боли пациента. Чем сильнее болевой синдром, тем больше должно быть количество и жёстче ребра жёсткости изделия. Режим ношения должен определять лечащий врач.
Медикаментозное лечение
Для купирования боли при пояснично-крестцовом остеохондрозе назначаются разные фармакологические группы лекарственных средств. Максимальный эффект достигается при комплексном использовании препаратов для общего действия и обезболивающего эффекта на местном уровне.
Нестероидные противовоспалительные препараты (НПВС)
Негормональные средства для снятия боли и воспаления могут применяться внутрь в виде таблеток или с помощью инъекционного введения:
- Кеторолак (Кетанов) – 47 р.
- Диклофенак (Вольтарен) – 49 р.
- Кетопрофен – 68 р.
- Мовалис (Артрозан) – 661 р.
- Индометацин – 20 р.
Миорелаксанты
Для снижения тонуса скелетной мускулатуры, которая также участвует при формировании поясничной боли, применяются такой тип препаратов, как миорелаксанты:
Чаще всего миорелаксанты назначаются в комплексе с НПВС, так как они усиливают анальгезирующий эффект негормональных средств.
Витамины группы В
Препараты, относящиеся к данной фармакологической группе, нормализуют обменные процессы и улучшают нервную проводимость клеток. Витамины группы В чаще всего дополняют комплекс из НПВС и миорелаксантов:
- Нейромультивит – 219 р.
- Мильгамма или Комбилипен – 320 р.

Витамины группы B всегда назначаются при остеохондрозе с корешковым синдромом
Местные средства
Мази и гели облегчают состояние, воздействуя на местном уровне. В качестве действующего вещества с обезболивающим эффектом используются НПВС, змеиный или пчелиный яд.
Эффективные средства:
- Вольтарен эмульгель – 229 р.
- Быструмгель (Фастум гель) – 212 р.
- Найз – 198 р.
- Диклофенак — от 50 р.
- Випросал – 248 р.
- Индовазин – 294 р.
Отличная статья в тему:
Лечебные пластыри
Как дополнительные средства для снятия болей подойдут трансдермальные препараты, доставляющие лечебные вещества через кожу. К таким средствам относятся пластыри, которые разогревают больной участок, вызывают приток крови, за счёт чего достигается обезболивающий эффект.
Популярные пластыри:
- Перцовый пластырь – от 14 р.
- Вольтарен – 143 р.
- Нанопласт Форте – 175 р.
Свечи
Ректальные суппозитории с анальгезирующим эффектом назначаются больным с наличием противопоказаний к приёму таблеток. Чаще всего это заболевания желудочно-кишечного тракта – язвенная болезнь, гастрит.
Перечень лекарственных средств:
- Кетонал – 256 р.
- Диклофенак – 62 р.
- Дикловит — от 150 р.
- Кетопрофен – 149 р.
Стероидные средства
Глюкокортикостероиды используют при отсутствии эффекта от НПВС. Они обладают обезболивающим, противоотёчным, противовоспалительным и антигистаминным действием:
- Дипроспан – 216 р.
- Дексаметазон – 48 р.
- Преднизолон – 30 р.
Обезболивающие блокады
При интенсивном болевом синдроме, который не купируется с помощью таблеток и внутримышечных уколов, проводится лекарственная блокада. Лечебная манипуляция заключается во введении медикаментозного средства через шприц в поражённую область позвоночника.
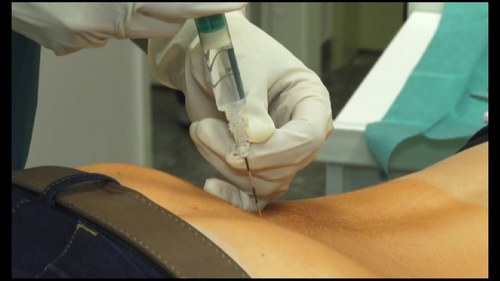
Анестетики для обезболивающих блокад:
- Новокаин – 44 р.
- Лидокаин – 21 р.
- Дипроспан – 216 р.
- Гидрокортизон – 145 р.
Гомеопатия и дополнительные лекарства
Средства альтернативной медицины применяются при поясничном остеохондрозе для нормализации обменных процессов, стимулируют регенерацию клеток, улучшает состояние иммунной системы.
Гомеопатические средства назначаются в виде таблеток, уколов и мазей:
- Траумель С: мазь – 503 р., инъекции – 716 р., таблетки – 383 р.
- Церебрум композитум Н: инъекции – 1310 р.
- Цель Т: мазь – 656 р., таблетки – 451 р., инъекции – 1057 р.
Хорошая статья в продолжение:
Лечение в домашних условиях
В качестве дополнительных терапевтических мероприятий дома можно воспользоваться рецептами народных целителей, а также приспособлениями и аппаратами для физиотерапии и акупунктурного воздействия на биологически активные точки. При этом следует помнить, что процедуры можно проводить только после одобрения врача.
Народные рецепты
- Лист белокочанной капусты отбить и смазать свежим мёдом. Приложить к пояснице и зафиксировать пищевой плёнкой. Компресс можно оставить на 12 часов.
- Поваренную соль (150 г) растворить в 1 л тёплой воды. Марлю смочить и приложить к больному месту, сверху укрыть целлофаном и тёплым пледом. Длительность процедуры – 30 минут.
- Имбирь, чеснок измельчить и соединить в равных пропорциях. К массе добавить размягчённое сливочное масло, чтобы получилась консистенция мази. При появлении ноющих болей смесь втирать в больной участок.
Отличные статьи в тему:
- ТОП 10 методов быстрого лечения поясничного остеохондроза в домашних условиях: гимнастика, медикаменты, профилактика
- ТОП 50 народных средств от остеохондроза поясничного отдела: лучшие народные рецепты, отзывы
Аппараты Алмаг и Дэнас
Восстановительное лечение в домашних условиях проводится с помощью таких медицинских аппаратов, как Алмаг-1 и Дэнас.
Целебное действие Алмага основывается на импульсном магнитном поле. При локальной магнитотерапии в поражённых тканях улучшается кровообращение, усиливается обмен веществ, уменьшается воспаление и отёчность. При поясничном остеохондрозе продолжительность воздействия аппарата – 20 минут. Курс составляет 15-20 процедур с перерывами на 1 день после 6 и 12 процедуры.
Динамическая электростимуляция – это одна из универсальных оздоровительных методик, которая практически не вызывает побочных эффектов. Дома лечебные манипуляции проводятся при помощи аппарата Дэнас. Основные цели применения – лечение болевого синдрома и нормализация мышечного тонуса. При болях в пояснице курс составляет 15-20 сеансов.
Аппликатор Кузнецова
Коврик с пластмассовыми иглами для рефлексотерапии – одно из эффективных и безопасных средств при остеохондрозе. Принцип действия основан на точечном воздействии на биологически активные точки, чтобы:
- уменьшить боль;
- улучшить кровообращение;
- снять спазмы.
Способ применения аппликатора довольно прост. Больному необходимо лечь на коврик, чтобы он был расположен в проекции болевых точек. Длительность воздействия – 20-30 минут.
Виды массажа
Рефлекторное раздражение кожи с помощью массажных приёмов приводит к нормализации движения крови и лимфы в сосудах нижней части спинномозгового канала, что способствует поступлению необходимых минеральных веществ и остановки прогрессирования болезни.
При остеохондрозе применяют следующие разновидности массажа:
- Классический – назначается на начальных стадиях.
- Сегментарно-рефлекторный – воздействие на сегменты поясницы, связанные нервными стволами с внутренними органами.
- Точечный – локальное воздействие на специальные точки, сочетается с классическим методом.
- Соединительнотканный – тип массажа, во время которого проводится смещение кожи по отношению к мышечной ткани.
- Вакуумный – с применением вакуумных банок.
Отличная статья в тему:
Лечебная физкультура
Укрепление мышц спины, ягодиц и бёдер – это лечебное мероприятие, дающее гарантированный успех при разрушении тканей позвоночника в области поясницы. Во время сеансов ЛФК больному предстоит выполнять комплекс упражнений, составленный врачом. Движения должны быть медленными, плавными и не вызывать боль.
Базовые упражнения при остром болевом синдроме:
- Лежа на спине, согнуть обе ноги в коленном суставе, чтобы бедро и голень образовали угол 90 градусов. Оставаясь в таком положении, сжимать и разжимать кулаки, выполнять сгибательное и разгибательное движение стопами.
- Оставаясь в горизонтальном положении, одну ногу согнуть в колене с опорой на ступню, вторая нога остаётся лежать на полу. Выпрямленную конечность медленно сгибать, подтягивая пятку к ягодице, не отрываю подошву стопы от пола. То же самое проделать второй ногой.
- Встать на «четвереньки» и медленно выгибать и прогибать спину, приближая подбородок к груди.
Обязательно прочитайте хорошую статью:
Видео: МИНИ-КОМПЛЕКС ДЛЯ ПОЯСНИЦЫ в подострый период
Польза мануальной терапии и рефлексотерапии
При деструктивном заболевании позвоночника с помощью лечебных приёмов, осуществляемых руками мануального терапевта, восстанавливается нарушенное функционирование позвоночника и окружающих его мышц и суставов. Хороший терапевтический эффект достигается техникой рычагов с поворотами корпуса тела и конечностей по отношению друг к другу, мобилизации и манипуляций.
Мануальная терапия в умелых руках может подарить желанное облегчение уже после первой процедуры.
Рефлексотерапия – это древняя восточная методика, направленная на устранение болевого симптома. Во время процедуры врач вводит в энергетические точки иголки с закруглённым концом. После первой процедуры состояние пациента может ухудшиться, но это норма. Через 3-4 сеанса боли уменьшаются, подвижность начинает восстанавливаться. Полный курс составляет 15 сеансов, повторное лечение можно проводить уже через 1-2 месяца.
Когда назначают хирургическое лечение, виды операций
Операция при остеохондрозе поясничного отдела проводится очень редко, 95 % больных успешно лечатся консервативными способами. Показаниями к хирургическому лечению в клинике являются следующие ситуации:
- болевой синдром не купируется медикаментозными препаратами;
- безоперационная терапия безуспешно проводится более полугода;
- компрессия спинного мозга;
- развитие синдрома конского хвоста;
- выраженная мышечная слабость в конечностях и потеря чувствительности;
- нарушения работы внутренних органов: недержание кала и мочи, снижение половой функции у мужчин.
Сегодня существует несколько видов операционных вмешательств для лечения тяжёлых форм остеохондроза в пояснице:
- Фасетэктомия – удаление фасеточных суставов.
- Ламинэктомия – частичное удаление костной ткани позвонка (остеофитов) и его дужки.
- Микродискэктомия – удаление межпозвонковой грыжи.
- Фораминотомия – операция для снятия давления на нервные стволы, которое оказывается при сжатии межпозвонковых отверстий.
- Нуклеопластика – малоинвазивное вмешательство проводится через микропрокол при протрузиях, грыжах маленького размера на фоне хронической дискогенной боли.
- Стабилизация позвоночника путём установки имплантатов и трансплантационных материалов.
Осложнения и прогноз лечения
Запущенный остеохондроз опасен грозными последствиями, угрожающих здоровью больного и инвалидностью:
- межпозвоночная грыжа – выпячивание пульпозного ядра диска;
- компрессионно-васкулярная ишемия – нарушение кровообращения спинного мозга;
- недержание мочи и кала, развитие пролежней, выпадение анального рефлекса;
- стеноз позвоночного канала и, как следствие, компрессионная миелопатия (поражение спинного мозга);
- «синдром конского хвоста»;
- перемежающаяся хромота.
При своевременной диагностике и правильном лечении прогноз при поясничном остеохондрозе благоприятный. Полностью восстановить деструктивные ткани не удастся, но остановить процесс разрушения вполне реально.
Образ жизни и профилактика остеохондроза
Предупредить заболевание гораздо проще, чем его лечить. Но начинать придерживаться профилактических мероприятий следует ещё в молодом возрасте:
- вести активный образ жизни;
- правильно питаться;
- носить правильную обувь;
- дозировать физические нагрузки;
- избегать травм, не увлекаться экстремальными видами спорта;
- корректировать деформацию позвоночника и стоп;
- отказаться от вредных привычек;
- лечить эндокринные патологии и другие хронические заболевания;
- регулярно применять аппликатор Кузнецова для предотвращения обострений.
Большое значение для профилактики имеет правильная организация спального места ортопедическим матрацем и подушкой.
Видео: поясничный остеохондроз
Боли при поясничном остеохондрозе являются доминирующим симптомом, который нарушает привычный образ жизни. Болевой синдром в пояснице чаще всего возникает по причине развития сопутствующих заболеваний спины, таких как грыжа межпозвоночного диска и остеофиты.
Кроме того, если боль отдаёт в ногу, значит, на нерв оказывается компрессионное воздействие деформированными тканями позвоночника. Развитие таких осложнений грозит тяжёлыми последствиями для здоровья пациента. При отсутствии правильного лечения сопутствующие патологии могут стать причиной инвалидности больного.